TỔNG QUAN
Sỏi túi mật là một trong những bệnh lý đường tiêu hóa phổ biến nhất trên thế giới và là nguyên nhân hàng đầu dẫn đến các ca phẫu thuật ổ bụng chủ động. Tại Hoa Kỳ, ước tính có khoảng 10% đến 20% dân số trưởng thành mắc bệnh sỏi mật, dẫn đến hơn 700.000 ca phẫu thuật cắt túi mật mỗi năm với chi phí y tế khổng lồ. Dưới đây là bài viết chi tiết về sỏi túi mật dựa trên các tài liệu chuyên khoa.
Túi mật (Gallbladder) là một cơ quan hình túi, đóng vai trò như một hồ chứa nằm ở mặt dưới của thùy gan phải, bên trong hố túi mật. Về mặt giải phẫu, túi mật được chia thành ba phần chính: đáy (fundus), thân (body) và cổ (neck). Đáy túi mật thường vươn ra ngoài bờ dưới của gan, trong khi phần cổ túi mật nối với ống túi mật để dẫn mật vào ống mật chủ.
Một cấu trúc giải phẫu quan trọng liên quan đến túi mật là Tam giác Calot, được giới hạn bởi ống túi mật ở phía dưới, ống gan chung ở phía bên và mặt dưới gan ở phía trên. Đây là khu vực chứa động mạch túi mật và thường có nhiều biến thể giải phẫu, đòi hỏi sự thận trọng tối đa của phẫu thuật viên trong quá trình can thiệp.
Chức năng chính của túi mật là lưu trữ và cô đặc dịch mật được gan tiết ra trong giai đoạn nhịn ăn. Túi mật có khả năng hấp thụ nước và các chất điện giải cực kỳ hiệu quả thông qua các bơm natri-hydro, giúp cô đặc dịch mật lên gấp 10 lần. Khi thức ăn (đặc biệt là chất béo) đi vào tá tràng, cơ thể sẽ tiết ra hormone cholecystokinin (CCK), kích thích túi mật co bóp và giãn cơ vòng Oddi để tống dịch mật cô đặc vào đường tiêu hóa nhằm hỗ trợ nhũ tương hóa và hấp thụ lipid.
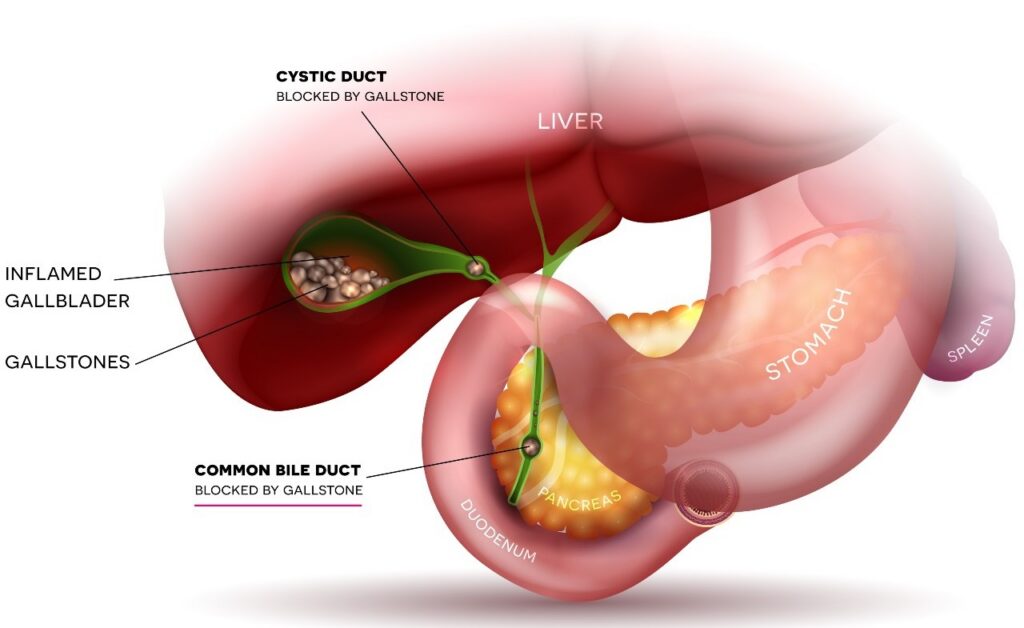
Sỏi mật (Gallstones) là các khối vật chất rắn được hình thành bên trong đường mật do sự kết tủa của các thành phần trong dịch mật, chủ yếu là cholesterol hoặc bilirubin. Tùy theo vị trí hình thành, sỏi mật được gọi tên khác nhau: sỏi túi mật (cholelithiasis) nằm trong túi mật, sỏi ống mật chủ (choledocholithiasis) nằm trong ống mật ngoài gan, và sỏi gan (hepatolithiasis) nằm trong các đường mật trong gan.
Dựa trên thành phần hóa học, sỏi túi mật được phân thành ba loại chính:
- Sỏi cholesterol: Đây là loại phổ biến nhất ở các nước phương Tây (chiếm khoảng 80%), có màu vàng đặc trưng. Chúng hình thành khi dịch mật bị bão hòa quá mức với cholesterol.
- Sỏi sắc tố đen (Black pigment stones): Thường liên quan đến tình trạng tán huyết mãn tính (như bệnh hồng cầu hình liềm) hoặc xơ gan, chứa chủ yếu là bilirubin calci.
- Sỏi sắc tố nâu (Brown pigment stones): Thường hình thành trong bối cảnh nhiễm trùng đường mật hoặc ứ đọng mật, phổ biến hơn ở các nước châu Á.
NGUYÊN NHÂN VÀ YẾU TỐ NGUY CƠ
Quá trình hình thành sỏi túi mật là sự kết hợp phức tạp giữa các yếu tố di truyền, môi trường và lối sống.
Cơ chế hình thành: Sỏi cholesterol hình thành khi có sự mất cân bằng giữa các thành phần hòa tan trong mật (muối mật, phospholipid) và các chất không tan (cholesterol). Khi dịch mật trở nên quá bão hòa cholesterol, các tinh thể cholesterol sẽ kết tủa, tụ lại và phát triển thành sỏi. Các yếu tố như sự ứ trệ vận động túi mật (không tống xuất hết dịch mật) cũng đóng vai trò quan trọng trong việc thúc đẩy quá trình này.
Các yếu tố nguy cơ chính:
- Yếu tố dân tộc: Một số nhóm dân tộc như người Mỹ bản địa có tỷ lệ mắc sỏi mật lên đến hơn 60% ở phụ nữ do các đặc điểm di truyền về chuyển hóa.
- Giới tính và Nội tiết: Phụ nữ có nguy cơ mắc sỏi mật cao gấp 2-3 lần nam giới. Nguyên nhân là do estrogen làm tăng bài tiết cholesterol vào dịch mật, trong khi progesterone làm giảm sự co bóp của túi mật.
- Tuổi tác: Nguy cơ hình thành sỏi mật tăng dần theo độ tuổi, đặc biệt là sau 40 tuổi.
- Béo phì và Hội chứng chuyển hóa: Chỉ số khối cơ thể (BMI) cao, tăng triglyceride máu và kháng insulin là những yếu tố nguy cơ hàng đầu thúc đẩy hình thành sỏi mật.
- Giảm cân nhanh: Những người thực hiện chế độ ăn kiêng khắt khe hoặc phẫu thuật béo phì (bariatric surgery) có nguy cơ cao hình thành sỏi mật do sự huy động cholesterol quá mức và thay đổi chu trình gan ruột của muối mật.
- Chế độ ăn uống: Chế độ ăn nhiều calo, nhiều carbohydrate tinh chế và ít chất xơ làm tăng nguy cơ mắc bệnh.
- Bệnh lý đi kèm: Bệnh Crohn, xơ gan, bệnh tiểu đường, và các tình trạng gây ứ mật mãn tính như viêm đường mật xơ hóa nguyên phát (PSC) đều làm tăng khả năng hình thành sỏi.

TRIỆU CHỨNG
Phần lớn người có sỏi túi mật (khoảng 65% – 80%) là không có triệu chứng (sỏi im lặng) và thường được phát hiện tình cờ qua siêu âm. Tuy nhiên, khi sỏi gây tắc nghẽn hoặc viêm nhiễm, các triệu chứng sau sẽ xuất hiện:
Cơn đau quặn mật (Biliary Colic): Đây là triệu chứng điển hình nhất. Đau thường xuất hiện đột ngột hoặc tăng dần sau bữa ăn (đặc biệt là bữa ăn nhiều dầu mỡ), khu trú ở vùng thượng vị hoặc hạ sườn phải. Cơn đau có tính chất liên tục, kéo dài từ 30 phút đến vài giờ, thường lan ra sau lưng hoặc lên vai phải. Đau có thể đi kèm với buồn nôn và nôn.
Viêm túi mật cấp (Acute Cholecystitis): Khi sỏi kẹt ở cổ túi mật hoặc ống túi mật kéo dài trên 5-6 giờ, tình trạng viêm sẽ xảy ra. Triệu chứng bao gồm:
- Đau hạ sườn phải dữ dội và kéo dài.
- Sốt và tăng bạch cầu (khác với cơn đau quặn mật đơn thuần thường không sốt).
- Dấu hiệu Murphy dương tính: Bệnh nhân ngừng thở khi bác sĩ ấn sâu vào vùng hạ sườn phải trong thì hít vào.
Các biến chứng khác:
- Viêm đường mật: Một tình trạng nhiễm trùng nguy hiểm thường biểu hiện bằng Tam chứng Charcot (đau bụng, sốt, vàng da).
- Vàng da: Xuất hiện khi sỏi di chuyển xuống gây tắc ống mật chủ.
- Viêm tụy cấp do sỏi mật: Sỏi kẹt ở đoạn cuối ống mật chủ có thể gây tắc nghẽn ống tụy, dẫn đến đau bụng dữ dội vùng thượng vị lan ra sau lưng.

CHẨN ĐOÁN
Siêu âm bụng là phương pháp chẩn đoán hình ảnh được lựa chọn đầu tiên nhờ độ nhạy cao (hơn 95% đối với sỏi túi mật), chi phí thấp và không xâm lấn. Hình ảnh điển hình của sỏi trên siêu âm là khối tăng âm kèm theo bóng lưng (acoustic shadow) và di chuyển theo tư thế bệnh nhân.
Trong những trường hợp khó chẩn đoán hoặc nghi ngờ có sỏi trong ống mật chủ, bác sĩ có thể chỉ định thêm:
- Chụp cắt lớp vi tính (MSCT): Phương pháp chụp cắt lớp hiện đại không xâm lấn giúp khảo sát các bệnh lý túi mật và đường mật
- Chụp cộng hưởng từ đường mật (MRCP): Phương pháp không xâm lấn tốt nhất để dựng hình đường mật.

CÁC PHƯƠNG PHÁP ĐIỀU TRỊ
Đối với những bệnh nhân tình cờ phát hiện sỏi mật và không có triệu chứng, chiến lược phổ biến nhất là theo dõi và chờ đợi. Tỷ lệ phát triển triệu chứng chỉ khoảng 1-2% mỗi năm. Tuy nhiên, phẫu thuật cắt túi mật dự phòng có thể được cân nhắc trong một số trường hợp đặc biệt:
- Trẻ em mắc sỏi mật do bệnh lý huyết học.
- Bệnh nhân có nguy cơ cao ung thư túi mật (như túi mật sứ, sỏi >3 cm).
- Bệnh nhân mắc các bệnh huyết học gây tán huyết mãn tính.
Phẫu thuật nội soi cắt túi mật hiện nay được xem là tiêu chuẩn vàng để điều trị triệt để và duy nhất giúp loại bỏ nguồn gốc của sỏi và ngăn ngừa biến chứng tái phát.
- Ưu điểm: Ít đau sau mổ, thời gian hồi phục nhanh, sẹo mổ thẩm mỹ và thời gian nằm viện ngắn.
- Kỹ thuật: Phẫu thuật viên sử dụng các cổng nhỏ (trocar) để đưa camera và dụng cụ vào ổ bụng. Để đảm bảo an toàn, các phẫu thuật viên cần đạt được “Góc nhìn an toàn thiết yếu” (Critical View of Safety) trước khi kẹp và cắt ống túi mật và động mạch túi mật nhằm tránh tổn thương đường mật chính.
Dẫn lưu túi mật xuyên gan qua da: Đây là một phương pháp can thiệp tối thiểu dành cho những bệnh nhân bị viêm túi mật cấp nặng, nhiễm trùng nhiễm độc, nhưng lại quá yếu hoặc có quá nhiều bệnh nền không thể chịu đựng được một cuộc phẫu thuật lớn. Bác sĩ sẽ đặt một ống dẫn lưu vào túi mật dưới hướng dẫn của siêu âm hoặc C-arm để giải áp và tống xuất dịch mật nhiễm trùng. Sau khi tình trạng bệnh nhân ổn định (thường sau 6-8 tuần), phẫu thuật cắt túi mật có thể được thực hiện an toàn hơn.

KHI NÀO CẦN GẶP BÁC SĨ?
Bệnh nhân cần gặp bác sĩ để loại trừ tình trạng sỏi túi mật nếu thường xuyên có cảm giác đau hạ sườn phải, đau quặn cơn sau ăn, đặc biệt là bữa ăn nhiều dầu mỡ. Trường hợp có kèm thêm triệu chứng sốt, vàng da bệnh nhân cần phải chú ý đi khám sớm để loại trừ các biến chứng của sỏi túi mật.