TỔNG QUAN
Lá gan là cơ quan nội tạng lớn nhất, đảm nhận hàng trăm chức năng sống còn như thải độc, chuyển hóa và sản xuất mật. Khi một “khối u” xuất hiện trong gan, đó là sự tăng trưởng bất thường của các tế bào. Tuy nhiên, không phải mọi khối u đều là ung thư. Việc phân loại đúng loại u ngay từ đầu là “chìa khóa vàng” để quyết định phương pháp điều trị và tiên lượng sống còn cho bệnh nhân.
U gan được chia làm hai nhóm lớn: U lành tính và U ác tính.
- U gan lành tính: Đa số các trường hợp u gan lành tính được phát hiện tình cờ qua siêu âm khi khám sức khỏe. Các loại thường gặp bao gồm
- Bướu mạch máu (Hemangioma): Là loại u lành tính phổ biến nhất, với xuất độ từ 0,4 – 7,3% trong cộng đồng. Bướu được tạo thành bởi sự cuộn xoắn của các mạch máu và khả năng hóa ác của loại bướu này là chưa được ghi nhận. Hầu hết không gây triệu chứng và không cần can thiệp trừ khi kích thước quá lớn (> 10cm) gây chèn ép.
- Nốt tăng sản khu trú (Focal nodular hyperplasia – FNH): Thường gặp ở phụ nữ trẻ, có đặc điểm điển hình là “sẹo xơ trung tâm” trên phim chụp CT/MRI. Tương tự bướu mạch máu, FNH chưa ghi nhận tiến triển thành ung thư.
- Bướu tuyến tế bào gan (Hepatocellular adenoma – HCA): Hiếm gặp hơn (tỷ lệ 3-4/100.000 người/năm) và thường xuất hiện ở phụ nữ. Liên quan chặt chẽ đến việc sử dụng thuốc ngừa thai đường uống. Loại u này có nguy cơ gây biến chứng chảy máu hoặc thoái hóa ác tính (4-10%), nên thường được cân nhắc phẫu thuật khi kích thước > 5cm.
- Nang gan: Các túi chứa dịch bẩm sinh, đa số là lành tính và chỉ can thiệp khi nang lớn gây đau.
- U gan ác tính:
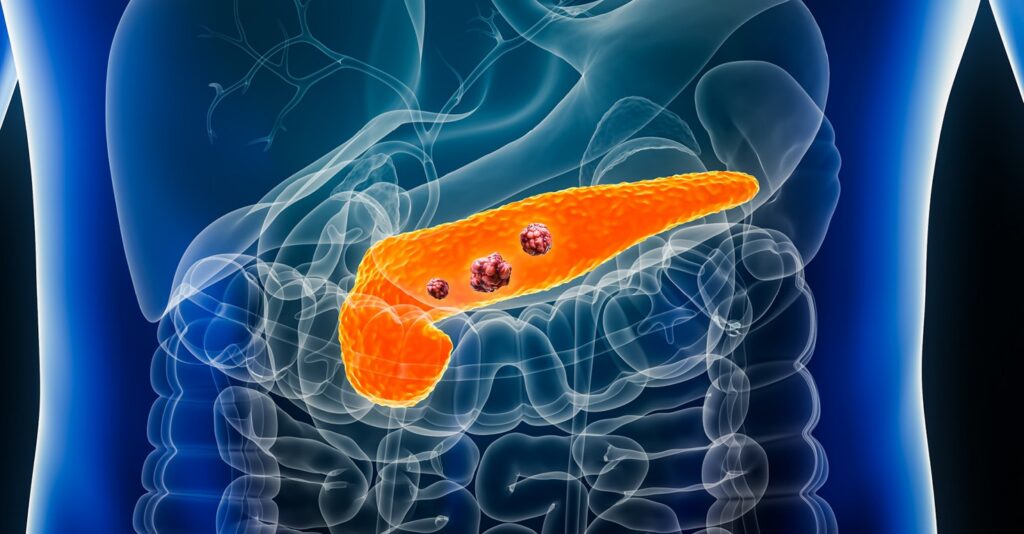
- Ung thư biểu mô tế bào gan (HCC): Chiếm 75-85% các trường hợp ung thư gan nguyên phát. Đây là loại ung thư phổ biến thứ 6 trên thế giới và có tỉ lệ tử vong rất cao.
- Ung thư đường mật trong gan (ICC): Xuất phát từ các tế bào lót đường dẫn mật trong gan.
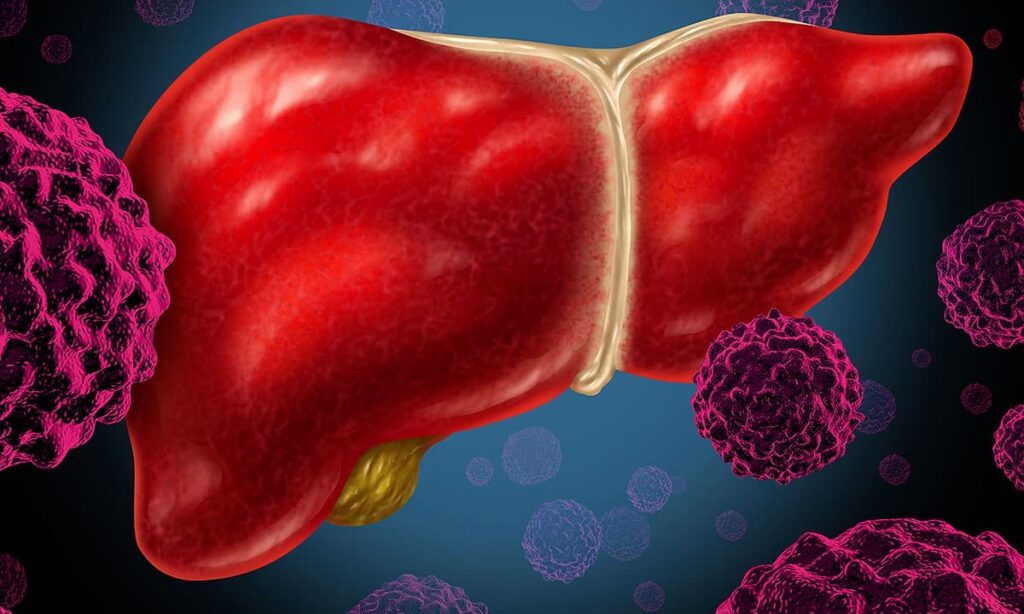
- U gan di căn: Các tế bào ung thư từ cơ quan khác (như đại tràng, dạ dày, phổi) di chuyển đến gan. Gan là nơi di căn phổ biến thứ hai sau các hạch bạch huyết.
NGUYÊN NHÂN VÀ YẾU TỐ NGUY CƠ
Hiểu rõ nguyên nhân giúp chúng ta chủ động phòng ngừa và tầm soát sớm. Đối với ung thư gan (HCC), các yếu tố nguy cơ hàng đầu bao gồm:
- Viêm gan virus B và C (HBV, HCV): Đây là nguyên nhân hàng đầu tại Việt Nam. Người nhiễm HBV có nguy cơ mắc HCC cao gấp 15-20 lần so với người bình thường.
- Xơ gan: Khoảng 80-90% bệnh nhân HCC xuất hiện trên nền gan xơ. Mỗi năm, có khoảng 1-3% bệnh nhân xơ gan sẽ tiến triển thành ung thư gan.
- Rượu bia: Uống rượu kéo dài gây viêm gan mạn tính và xơ gan, từ đó dẫn đến ung thư.
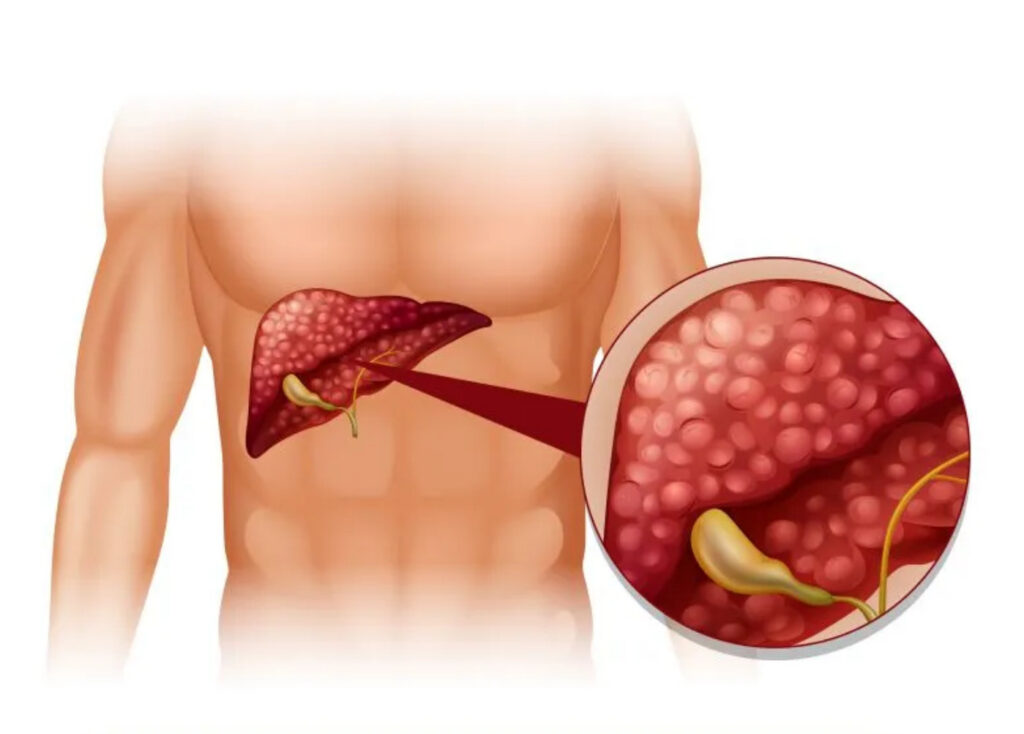
- Các bệnh lý chuyển hóa: Gan nhiễm mỡ không do rượu (NAFLD), tiểu đường và béo phì đang trở thành nguyên nhân ngày càng phổ biến.
- Độc tố Aflatoxin: Đây là một loại nấm mốc cực độc thường sinh sôi trong các loại ngũ cốc, hạt (đậu phộng, ngô, lúa mì) được bảo quản trong điều kiện ẩm mốc. Aflatoxin hấp thụ vào cơ thể sẽ gây đột biến gen và dẫn tới ung thư gan.
TRIỆU CHỨNG
U gan giai đoạn sớm thường không có triệu chứng rõ rệt. Khi các dấu hiệu sau xuất hiện, bệnh thường đã ở giai đoạn tiến triển:
- Đau tức hạ sườn phải: Cảm giác đau âm ỉ hoặc nặng nề vùng bụng trên bên phải.
- Sụt cân nhanh chóng: Sụt cân không rõ nguyên nhân kèm theo mệt mỏi, chán ăn.
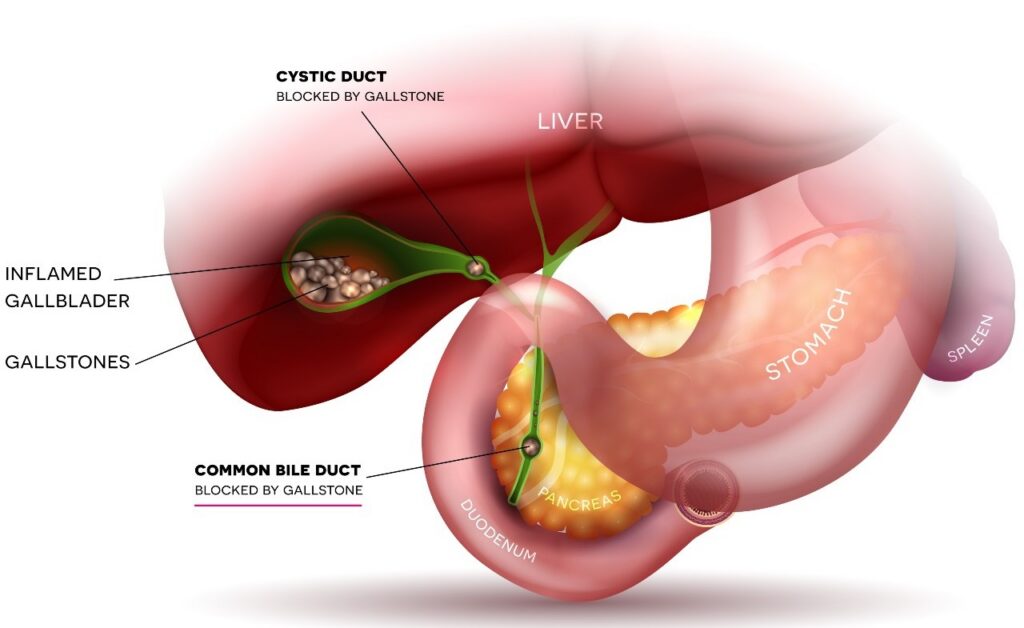
- Vàng da, vàng mắt: Do khối u chèn ép đường mật hoặc chức năng gan suy yếu trầm trọng.
- Bụng to dần (Cổ trướng): Tích tụ dịch trong ổ bụng, thường đi kèm với tình trạng xơ gan nặng

CHẨN ĐOÁN
Ngày nay, chẩn đoán u gan không chỉ dựa vào sinh thiết (lấy mẫu mô) mà chủ yếu dựa vào hình ảnh học chất lượng cao
Hình ảnh học trong u gan:
- Siêu âm bụng: Là phương tiện sàng lọc đầu tay, giúp phát hiện khối u từ kích thước rất nhỏ.
- Chụp CT/MRI có tiêm thuốc cản quang: Đây là phương pháp quan trọng nhất. Hình ảnh điển hình của HCC là “ngấm thuốc nhanh ở thì động mạch và thải thuốc nhanh ở thì tĩnh mạch”.
Xét nghiệm máu và Chỉ dấu sinh học (Tumor markers):
- Đánh giá chức năng gan qua các chỉ số sinh hóa (AST, ALT, Bilirubin, Albumin, chức năng Đông máu).
- Tầm soát nhiễm viêm gan virus (HBsAg, Anti-HCV).
- Định lượng các chỉ dấu ung thư: Việc tăng cao bất thường các chỉ số như AFP, PIVKA-II (DCP), AFP-L3, CEA hay CA 19-9 là tiếng chuông cảnh báo quan trọng giúp bác sĩ hướng tới các chẩn đoán bệnh lý ác tính
Sinh thiết gan: Do các u gan đặc biệt giàu mạch máu (điển hình như bướu tuyến hoặc bướu mạch máu), việc chọc kim sinh thiết mang lại nguy cơ biến chứng chảy máu rất cao. Hiện nay, với độ chính xác vượt trội của CT và MRI, sinh thiết hiếm khi được chỉ định thường quy, trừ những ca có hình ảnh học không điển hình trên nền gan viêm mạn tính.
CÁC PHƯƠNG PHÁP ĐIỀU TRỊ
Điều trị đối với u gan lành tính: Nguyên tắc tối thượng đối với u lành là “bảo tồn”, tránh các can thiệp phẫu thuật không cần thiết nếu không đe dọa trực tiếp đến tính mạng hay chất lượng sống.
- Theo dõi định kỳ: Đối với bướu mạch máu gan thể điển hình, nốt tăng sản khu trú (FNH) hay nang gan đơn độc kích thước nhỏ và không triệu chứng, người bệnh không cần điều trị nội khoa hay phẫu thuật, chỉ cần theo dõi định kỳ bằng siêu âm từ 6 đến 12 tháng. Đối với bướu tuyến tế bào gan, nếu đang dùng thuốc ngừa thai thì việc ngưng thuốc là bắt buộc. Không có loại thuốc uống hay thực phẩm chức năng nào làm “teo” được các khối bướu này.
- Can thiệp phẫu thuật (Cắt gan hoặc Khoét u): Phẫu thuật được đặt ra trong các trường hợp nghiêm trọng: Khi bướu quá lớn gây đau, chèn ép cấu trúc lân cận; bướu bị vỡ gây chảy máu; hoặc đối với bướu tuyến tế bào gan (HCAs) khi có kích thước > 5cm hay xuất hiện ở bệnh nhân nam (do có nguy cơ cao hóa ác). Đối với nang gan gây triệu chứng, phẫu thuật khoét chỏm nang bằng nội soi là giải pháp rất nhẹ nhàng và triệt để
Các phương pháp điều trị ung thư tế bào gan: Triệt căn và Không triệt căn. Việc lựa chọn phương pháp điều trị phụ thuộc vào 3 yếu tố: Giai đoạn u, chức năng gan (theo phân loại Child-Pugh) và thể trạng bệnh nhân.
- Nhóm điều trị triệt căn (Mục tiêu chữa khỏi hoàn toàn): Đây là những phương pháp ưu tiên cho giai đoạn sớm, khi khối u còn khu trú.
- Phẫu thuật cắt gan (Liver Resection):
- Được coi là lựa chọn hàng đầu cho bệnh nhân có khối u khu trú và chức năng gan còn tốt (Child-Pugh A).
- Với kỹ thuật hiện đại, bác sĩ có thể cắt bỏ phần gan chứa u một cách chính xác. Nếu phần gan còn lại quá nhỏ, các kỹ thuật như PVE (Thuyên tắc tĩnh mạch cửa) hoặc ALPPS sẽ được thực hiện trước để kích thích phần gan lành lớn lên, đảm bảo an toàn cho cuộc mổ chính…
- Ghép gan (Liver Transplantation): Là phương pháp điều trị tối ưu nhất vì giúp loại bỏ cả khối u và nền gan xơ. Phương pháp này cắt bỏ toàn bộ lá gan mang bướu và xơ sẹo, sau đó thay thế bằng một phần gan hoặc toàn bộ lá gan khỏe mạnh từ người hiến tạng. Ghép gan mang lại tỷ lệ sống còn cao nhất vì chữa khỏi được cả ung thư lẫn bệnh xơ gan nền. Tuy nhiên, rào cản lớn nhất là sự khan hiếm của nguồn tạng hiến và chi phí y tế cao.
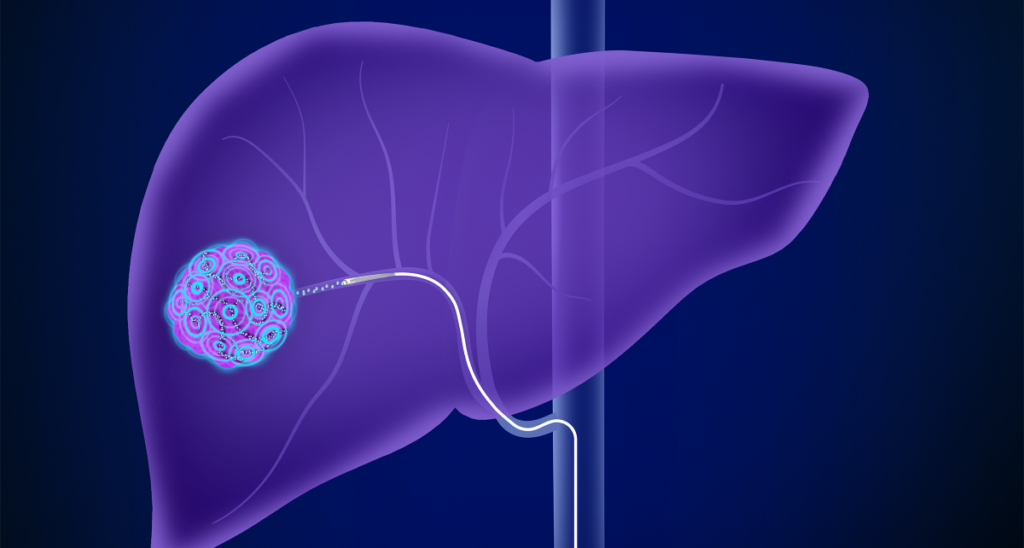
- Hủy u tại chỗ (Ablation – RFA/MWA): Gồm các kỹ thuật tiên tiến như Đốt sóng cao tần (RFA) hoặc Đốt vi sóng (MWA). Dưới hướng dẫn của siêu âm, bác sĩ đâm một kim chuyên dụng xuyên qua da vào chính giữa khối u. Năng lượng nhiệt phát ra từ đầu kim sẽ “thiêu rụi” hoàn toàn tế bào ung thư. Phương pháp này ít xâm lấn, bệnh nhân xuất viện nhanh và mang lại hiệu quả triệt căn tương đương phẫu thuật đối với các khối u nhỏ (thường dưới 3cm).
- Phẫu thuật cắt gan (Liver Resection):
- Nhóm điều trị không triệt căn: Áp dụng cho bệnh nhân ở giai đoạn trung gian hoặc tiến triển xa, khi khối u đã lớn, lan nhiều nốt ở hai thùy gan, hoặc di căn. Mục tiêu là kiểm soát sự phát triển của khối u, giảm đau đớn và kéo dài tối đa tuổi thọ chất lượng cho người bệnh.
- Nút mạch hóa chất (TACE): Khối u gan được nuôi dưỡng chủ yếu bởi động mạch gan. Bác sĩ can thiệp nội mạch sẽ luồn một ống thông nhỏ từ động mạch đùi lên tận động mạch cung cấp máu cho khối u. Tại đây, hỗn hợp hóa chất và các hạt vi cầu tắc mạch sẽ được bơm vào. Khối u bị trúng hóa chất nồng độ cao lại vừa bị “bỏ đói” do tắc nguồn máu nuôi sẽ hoại tử và thu nhỏ lại.
- Xạ trị trong chọn lọc (SIRT / Y-90): Tương tự kỹ thuật nút mạch, nhưng bác sĩ sẽ bơm các hạt vi cầu phóng xạ (chứa đồng vị Yttrium-90) vào động mạch gan. Tia bức xạ cực mạnh sẽ phát ra từ bên trong để tiêu diệt tế bào ác tính tại chỗ mà hạn chế tối đa việc gây tổn hại cho mô gan lành xung quanh.
- Điều trị toàn thân: Khi ung thư đã lan vào các tĩnh mạch lớn hoặc di căn ra ngoài gan (phổi, xương), các liệu pháp toàn thân sẽ là “vũ khí” chủ lực. Hiện nay bao gồm các Thuốc nhắm trúng đích (Targeted therapies như Sorafenib, Lenvatinib) để ức chế sự nhân lên và cắt đứt khả năng sinh mạch máu của tế bào ác tính; kết hợp với Liệu pháp miễn dịch (Immunotherapy) giúp tái kích hoạt hệ thống miễn dịch của chính cơ thể người bệnh để nhận diện và tiêu diệt ung thư.
- Chăm sóc giảm nhẹ: Ở giai đoạn cuối cùng, mục tiêu điều trị được chuyển sang tối ưu hóa sự thoải mái cho người bệnh, bao gồm quản lý các cơn đau, rút dịch ổ bụng để giảm chướng bụng khó thở, và hỗ trợ tâm lý chuyên sâu.
LỜI KHUYÊN TỪ CHUYÊN GIA
U gan là một bệnh lý phức tạp, nhưng với sự tiến bộ của y học ngoại khoa và chẩn đoán hình ảnh, chúng ta hoàn toàn có cơ hội kiểm soát bệnh nếu phát hiện sớm.
- Tầm soát định kỳ: Đối với những người có yếu tố nguy cơ (nhiễm virus viêm gan B, C, hoặc thường xuyên uống rượu), việc siêu âm và xét nghiệm máu định kỳ mỗi 6 tháng là cách duy nhất để phát hiện sớm các tổn thương ác tính. “Phát hiện sớm – Điều trị đúng” là chân lý y khoa giúp chúng ta giành phần thắng trước bệnh tật
- Lối sống lành mạnh: Hạn chế rượu bia, tiêm ngừa viêm gan B cho người thân và duy trì cân nặng hợp lý và cẩn trọng với các loại thực phẩm nấm mốc.
- Tuân thủ phác đồ: Đừng tìm đến các phương thuốc dân gian không rõ nguồn gốc, vì có thể làm mất đi “thời điểm vàng” để điều trị triệt căn bằng y học hiện đại.
Hy vọng bài viết này giúp quý bệnh nhân có thêm niềm tin và kiến thức để cùng bác sĩ đưa ra quyết định điều trị đúng đắn nhất