Áp xe gan là một tình trạng nhiễm trùng nghiêm trọng, đặc trưng bởi sự hình thành một hoặc nhiều ổ mủ trong nhu mô gan do vi khuẩn, ký sinh trùng hoặc nấm gây ra. Đây được coi là loại áp xe nội tạng phổ biến nhất, gây ra tỷ lệ mắc bệnh và tử vong đáng kể nếu không được chẩn đoán và điều trị kịp thời. Với sự phát triển của y học hiện đại, các phương pháp can thiệp tối thiểu đã thay thế phần lớn các cuộc phẫu thuật mở truyền thống, mang lại hy vọng phục hồi nhanh hơn cho bệnh nhân.
Bài viết dưới đây sẽ cung cấp cái nhìn chi tiết về dấu hiệu nhận biết, nguyên nhân và các phương pháp điều trị áp xe gan dựa trên các tài liệu chuyên khoa.
TỔNG QUAN
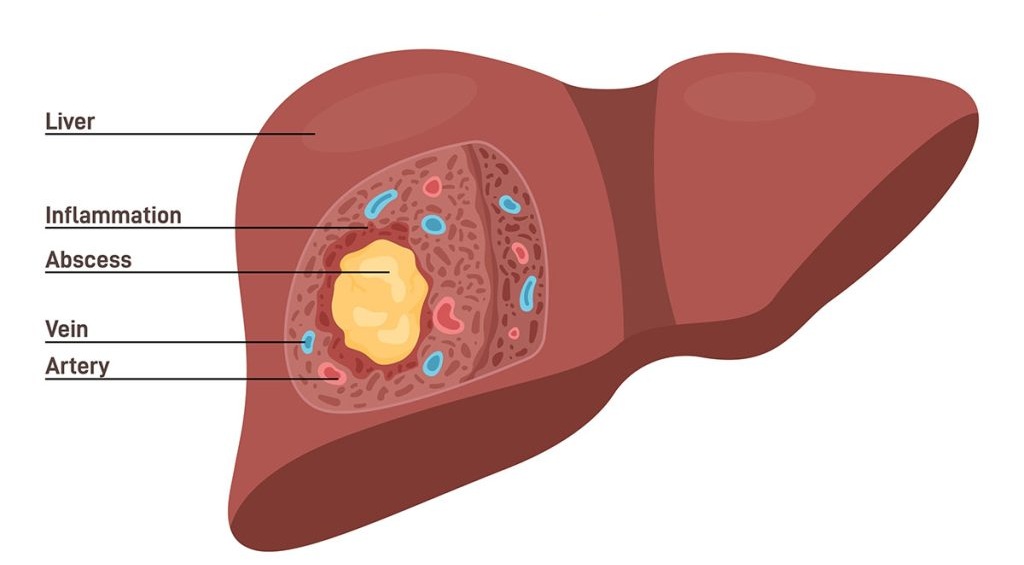
Về mặt bệnh lý, áp xe gan là một khối viêm nhiễm khu trú, trong đó các tế bào gan bị phá hủy và thay thế bằng mủ. Áp xe gan thường được phân loại dựa trên tác nhân gây bệnh:
- Áp xe gan do vi khuẩn (Pyogenic Liver Abscess – PLA): Đây là dạng phổ biến nhất ở các nước phát triển, thường do các vi khuẩn đường ruột như Escherichia coli, Klebsiella pneumoniae hoặc các loại cầu khuẩn như Staphylococcus aureus gây ra.
- Áp xe gan do amip (Amebic Liver Abscess – ALA): Gây ra bởi ký sinh trùng Entamoeba histolytica. Loại này thường gặp ở những người có tiền sử đi du lịch hoặc sinh sống tại các vùng dịch tễ. Đặc điểm mủ của áp xe amip thường được mô tả là giống “sốt socola” hoặc “mắm tôm” (anchovy paste) và thường vô trùng.
- Áp xe gan do nấm: Thường xuất hiện ở những bệnh nhân bị suy giảm miễn dịch nghiêm trọng, biểu hiện dưới dạng nhiều ổ áp xe nhỏ (vi áp xe) lan tỏa khắp gan.
Áp xe thường xuất hiện đơn độc hoặc đa ổ, với vị trí phổ biến nhất là ở thùy phải của gan.
NGUYÊN NHÂN VÀ YẾU TỐ NGUY CƠ
Việc xác định nguyên nhân cơ bản gây ra áp xe gan cũng quan trọng như việc điều trị chính ổ áp xe đó. Nhiễm trùng có thể xâm nhập vào gan qua năm con đường chính:
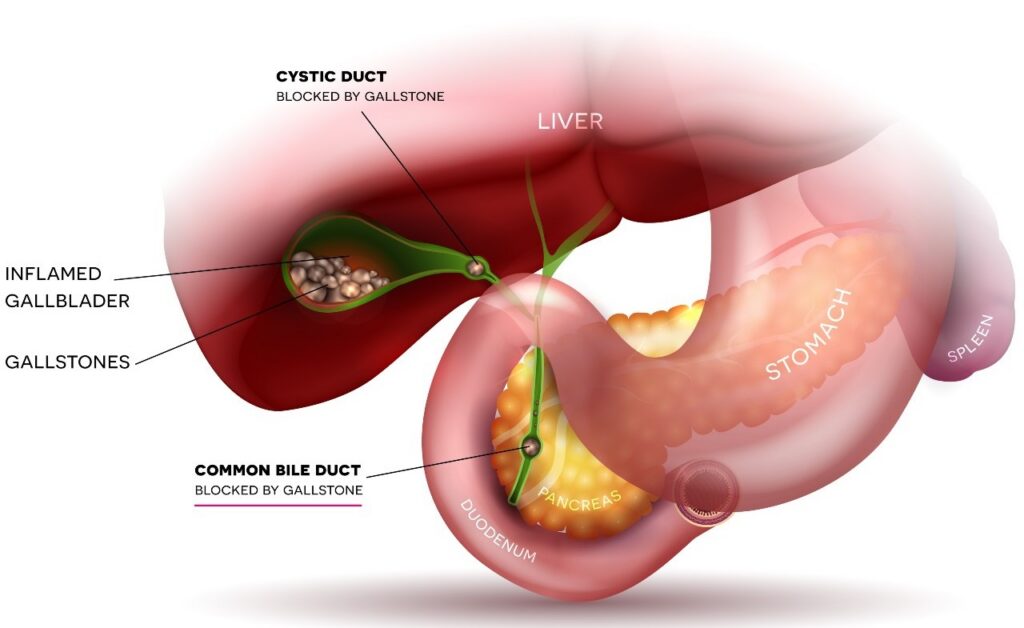
- Đường mật: Đây là nguyên nhân hàng đầu hiện nay. Vi khuẩn di chuyển ngược dòng do tắc nghẽn đường mật bởi sỏi, hẹp đường mật hoặc các khối u ác tính như ung thư đường mật. Các thủ thuật can thiệp đường mật như đặt stent cũng làm tăng nguy cơ nhiễm trùng.
- Tĩnh mạch cửa: Vi khuẩn từ các ổ nhiễm trùng trong ổ bụng (như viêm ruột thừa, viêm túi thừa hoặc thủng tầng tiêu hóa) theo dòng máu tĩnh mạch cửa đến gan. Kí sinh trùng trong thức ăn sống chưa qua chế biến cũng có thể di chuyển xuyên qua niêm mạc ruột theo dòng máu tĩnh mạch cửa tới gan.
- Động mạch gan: Xuất phát từ tình trạng nhiễm trùng huyết hoặc viêm nội tâm mạc, vi khuẩn theo dòng máu động mạch đến định cư tại gan.
- Sự lan tỏa trực tiếp: Nhiễm trùng từ các cơ quan lân cận như viêm túi mật cấp tính, thủng dạ dày hoặc tá tràng có thể xâm nhập trực tiếp vào nhu mô gan.
- Chấn thương: Các chấn thương gan do đâm xuyên hoặc đòn đánh mạnh có thể tạo ra các ổ tụ máu hoặc nhu mô hoại tử, tạo điều kiện thuận lợi cho vi khuẩn phát triển thành áp xe.
Áp xe gan không rõ nguồn gốc: Trong khoảng 15% đến 67% trường hợp, không thể tìm thấy nguyên nhân rõ ràng. Những trường hợp này thường được gọi là áp xe gan không rõ nguồn gốc và có liên quan mật thiết đến nguy cơ ung thư đại trực tràng tiềm ẩn, do sự phá vỡ hàng rào niêm mạc ruột cho phép vi khuẩn xâm nhập vào hệ thống cửa.
Các yếu tố nguy cơ chính:
- Bệnh tiểu đường: Là yếu tố nguy cơ hàng đầu, đặc biệt đối với áp xe do vi khuẩn Klebsiella pneumoniae.
- Xơ gan: Bệnh nhân xơ gan có hệ miễn dịch suy yếu và chức năng lọc của gan bị tổn thương, làm tăng tỷ lệ mắc áp xe gan.
- Bệnh lý ác tính: Ung thư đường tiêu hóa hoặc ung thư gan làm tăng nguy cơ tái phát và tỷ lệ tử vong.
- Suy giảm miễn dịch: Do sử dụng thuốc hạ miễn dịch, nhiễm HIV hoặc người cao tuổi.

TRIỆU CHỨNG
Triệu chứng của áp xe gan có thể thay đổi tùy thuộc vào việc bệnh nhân có được can thiệp điều trị hay không và tác nhân gây bệnh là gì.
Triệu chứng khi không can thiệp (Diễn tiến tự nhiên):
- Sốt và rét run: Là triệu chứng phổ biến nhất, thường sốt cao trên 38°C và có các cơn run rẩy dữ dội.
- Đau bụng: Đau âm ỉ hoặc đau nhói ở vùng hạ sườn phải hoặc thượng vị. Đau có thể lan lên vai phải hoặc ra sau lưng. Cơn đau thường tăng lên khi bệnh nhân ho, thở sâu hoặc vận động.
- Vàng da: Xuất hiện ở khoảng 25% – 50% trường hợp, thường liên quan đến các ổ áp xe nguồn gốc từ đường mật.
- Gan to và ấn đau: Khi thăm khám, bác sĩ có thể thấy gan to ra và bệnh nhân có phản ứng đau khi ấn vào vùng gan hoặc các kẽ sườn.
- Các triệu chứng không đặc hiệu khác: Chán ăn, mệt mỏi, sụt cân, buồn nôn, nôn và tiêu chảy.
- Biến chứng nặng: Nếu không điều trị, bệnh nhân có thể rơi vào tình trạng sốc nhiễm khuẩn với tụt huyết áp và suy đa tạng. Ngoài ra, áp xe có thể vỡ vào ổ bụng gây viêm phúc mạc hoặc vỡ vào màng phổi gây tràn dịch, mủ màng phổi.
Triệu chứng liên quan đến can thiệp y tế: Trong một số trường hợp, áp xe gan xuất hiện như một biến chứng sau các thủ thuật y tế:
- Hội chứng sau tắc mạch (Post-embolization syndrome): Sau khi thực hiện nút mạch gan (TACE) để điều trị ung thư, bệnh nhân có thể bị sốt, đau hạ sườn phải và tăng bạch cầu, đôi khi dẫn đến hình thành áp xe gan thực thụ trong vòng 7 đến 10 ngày sau thủ thuật.
- Sau đốt sóng cao tần (RFA): Áp xe gan có thể xuất hiện khoảng 2 tuần sau khi đốt u gan, biểu hiện bằng sốt kéo dài và mệt mỏi.
- Dấu hiệu sau dẫn lưu: Sau khi đặt ống dẫn lưu áp xe, nếu bệnh nhân vẫn sốt kéo dài hoặc đau không giảm, có thể ống dẫn lưu bị tắc hoặc áp xe có nhiều vách không được giải quyết hết.

CHẨN ĐOÁN
Quá trình chẩn đoán áp xe gan đòi hỏi sự kết hợp chặt chẽ giữa đánh giá lâm sàng, xét nghiệm sinh hóa và các phương tiện chẩn đoán hình ảnh hiện đại. Dưới đây là các phương pháp chẩn đoán chính:
- Xét nghiệm máu: Các xét nghiệm máu cung cấp thông tin quan trọng về tình trạng nhiễm trùng hệ thống và mức độ tổn thương gan. Khoảng 75% bệnh nhân có tình trạng tăng số lượng bạch cầu, kèm theo nồng độ C-reactive protein (CRP) và tốc độ lắng hồng cầu thường tăng cao do phản ứng viêm. Về chức năng gan, các bất thường phổ biến bao gồm giảm nồng độ albumin máu (gặp ở 92,8% trường hợp), tăng phosphatase kiềm (khoảng 72,1%) và tăng các men gan như ALT, AST ở mức độ từ nhẹ đến trung bình. Tình trạng tăng bilirubin máu xuất hiện ở khoảng 50% bệnh nhân áp xe gan do vi khuẩn. Đối với áp xe do amip, các chỉ số men gan có thể nằm trong giới hạn bình thường trừ khi ổ áp xe có kích thước lớn hoặc gây biến chứng.
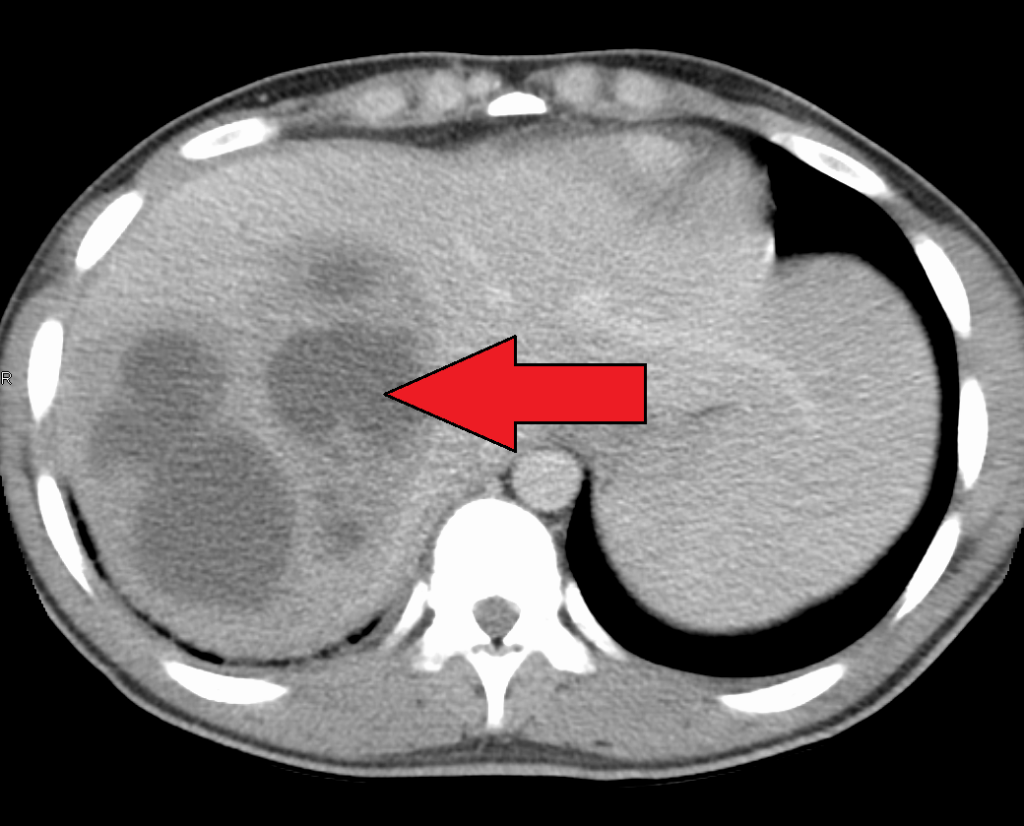
- Chẩn đoán hình ảnh: Đây là công cụ quyết định để xác định vị trí, số lượng và kích thước ổ mủ, đồng thời hướng dẫn các thủ thuật can thiệp. Siêu âm ổ bụng là phương pháp đầu tay nhờ tính nhanh chóng, không xâm lấn và chi phí thấp. Ổ áp xe thường xuất hiện dưới dạng khối giảm âm với thành dày lên theo độ mãn tính của bệnh. Chụp cắt lớp vi tính (CT Scan) được coi là công cụ chẩn đoán quan trọng nhất với độ nhạy trên 97%. Hình ảnh điển hình trên CT có thuốc cản quang thường cho thấy “dấu hiệu bia bắn” (target-like sign) hoặc “dấu hiệu cụm” (cluster sign) khi các ổ mủ nhỏ hội tụ lại. Chụp cộng hưởng từ (MRI) là phương pháp thay thế hiệu quả, có ưu thế trong việc cung cấp chi tiết về hệ thống đường mật và phân biệt áp xe với các khối u gan hoại tử.
- Xét nghiệm vi sinh và huyết thanh: Việc xác định chính xác tác nhân gây bệnh là cơ sở để lựa chọn phác đồ điều trị hiệu quả. Nuôi cấy dịch mủ lấy từ ổ áp xe có tỷ lệ dương tính cao hơn nuôi cấy máu. Khoảng 50% bệnh nhân áp xe vi khuẩn có kết quả cấy máu dương tính. Xét nghiệm ELISA tìm kháng thể amip trong huyết thanh có độ nhạy và đặc hiệu trên 95%, giúp phân biệt rõ ràng giữa áp xe amip và áp xe vi khuẩn. Xét nghiệm PCR là công cụ mạnh mẽ để phát hiện DNA của ký sinh trùng trong dịch mủ áp xe hoặc nước bọt. Trong những trường hợp chẩn đoán hình ảnh không rõ ràng, việc chọc hút mủ để quan sát trực tiếp đặc điểm dịch (như mủ màu nâu giống “sốt socola” đặc trưng của amip) là một bước quan trọng để khẳng định chẩn đoán.
CÁC PHƯƠNG PHÁP ĐIỀU TRỊ
Nguyên tắc vàng trong điều trị áp xe gan là: Dẫn lưu mủ hoàn toàn + Kháng sinh thích hợp + Giải quyết nguyên nhân gốc rễ.
Điều trị kháng sinh: Kháng sinh là trụ cột trong điều trị, được bắt đầu ngay khi nghi ngờ bệnh.
- Giai đoạn đầu: Sử dụng kháng sinh phổ rộng đường tĩnh mạnh để bao phủ các vi khuẩn thường gặp (gram âm, vi khuẩn yếm khí và liên cầu khuẩn). Phác đồ thường dùng bao gồm cephalosporin thế hệ 3 kết hợp với metronidazole, hoặc ampicillin cộng với aminoglycoside và metronidazole.
- Giai đoạn duy trì: Sau khi có kết quả cấy máu hoặc cấy mủ, kháng sinh sẽ được điều chỉnh theo kháng sinh đồ.
- Thời gian điều trị: Thường kéo dài từ 4 đến 6 tuần, trong đó ít nhất 2 tuần đầu dùng đường tĩnh mạch, sau đó có thể chuyển sang đường uống nếu tình trạng bệnh nhân ổn định. Đối với áp xe amip đơn thuần, thuốc lựa chọn ưu tiên là metronidazole trong 7-10 ngày.
Chọc hút bằng kim qua da (Percutaneous Needle Aspiration – PNA): Đây là thủ thuật bác sĩ dùng kim nhỏ dưới hướng dẫn của siêu âm hoặc CT để hút mủ ra ngoài.
- Chỉ định: Các ổ áp xe nhỏ (thường < 5cm), đơn độc, không vách hóa.
- Ưu điểm: Ít xâm lấn, thực hiện nhanh. Tuy nhiên, tỷ lệ thất bại có thể lên đến 40% do mủ quá đặc hoặc áp xe tái phát.
Dẫn lưu bằng ống thông qua da (Percutaneous Catheter Drainage – PCD): Đây là phương pháp lựa chọn hàng đầu cho hầu hết các ổ áp xe gan hiện nay. Một ống thông được đặt vào ổ áp xe dưới hướng dẫn của hình ảnh và lưu lại để mủ thoát ra ngoài liên tục.
- Chỉ định: Các ổ áp xe lớn (> 5cm), mủ đặc hoặc áp xe có nhiều vách.
- Hiệu quả: Tỷ lệ thành công rất cao (gần 100% trong một số nghiên cứu), giúp bệnh nhân cải thiện lâm sàng nhanh chóng và rút ngắn thời gian nằm viện so với chọc hút bằng kim đơn thuần.
Phẫu thuật dẫn lưu (Surgical Drainage): Can thiệp ngoại khoa (mổ mở hoặc mổ nội soi) được chỉ định trong các tình huống cụ thể:
- Áp xe bị vỡ gây viêm phúc mạc.
- Thất bại với các phương pháp dẫn lưu qua da hoặc mủ quá đặc không thể thoát qua ống thông.
- Bệnh nhân có bệnh lý nền cần phẫu thuật đồng thời (như viêm túi mật cấp hoặc bệnh lý đường ruột).
- Ổ áp xe có kích thước quá lớn, đa ổ hoặc nằm ở vị trí khó tiếp cận bằng kim.
Phẫu thuật cắt gan (Liver Resection) Rất hiếm khi được thực hiện, nhưng có thể cần thiết nếu áp xe gây hủy hoại hoàn toàn một thùy gan, hoặc áp xe liên quan đến sỏi trong gan gây teo nhu mô gan cục bộ
LỜI KHUYÊN TỪ CHUYÊN GIA
Dựa trên kinh nghiệm từ các trung tâm gan mật lớn, các chuyên gia đưa ra những khuyến nghị quan trọng để tối ưu hóa kết quả điều trị và phòng ngừa tái phát:
- Tầm soát ung thư đại trực tràng: Đối với những bệnh nhân bị áp xe gan không rõ nguyên nhân (đặc biệt là người lớn tuổi), việc thực hiện nội soi đại tràng là vô cùng cần thiết để loại trừ ung thư tiềm ẩn.
- Kiểm soát bệnh tiểu đường: Bệnh nhân tiểu đường cần được quản lý đường huyết chặt chẽ vì đây là yếu tố then chốt giúp vết thương mau lành và giảm nguy cơ nhiễm trùng lan sang các cơ quan khác như mắt (viêm nội nhãn) hoặc não.
- Tiếp cận đa chuyên khoa: Điều trị áp xe gan hiện nay cần sự phối hợp nhịp nhàng giữa bác sĩ chuyên khoa Nhiễm, bác sĩ Chẩn đoán hình ảnh can thiệp và phẫu thuật viên Gan mật để lựa chọn phương án ít xâm lấn nhất nhưng hiệu quả nhất.
- Theo dõi sau điều trị: Các ổ áp xe gan có thể mất vài tháng (đối với vi khuẩn) hoặc thậm chí 2 năm (đối với amip) để hoàn toàn biến mất trên hình ảnh siêu âm. Do đó, bệnh nhân không nên quá lo lắng nếu thấy vết sẹo trên phim chụp dù lâm sàng đã ổn định, nhưng vẫn cần tái khám định kỳ để đảm bảo không có tình trạng tái phát hoặc hình thành ổ áp xe mới.
- Vệ sinh ăn uống: Để phòng ngừa áp xe gan do amip và sán lá gan, người dân cần tuân thủ nguyên tắc ăn chín, uống sôi, rửa sạch rau sống và tránh ăn các loại cây thủy sinh chưa qua chế biến tại các vùng dịch tễ.
Tóm lại, áp xe gan là một cấp cứu nội – ngoại khoa cần được nhận diện sớm qua các dấu hiệu sốt và đau bụng vùng gan. Việc kết hợp kháng sinh hiện đại và các kỹ thuật dẫn lưu qua da đã biến căn bệnh vốn cực kỳ nguy hiểm này trở thành một tình trạng có thể kiểm soát tốt với tỷ lệ hồi phục cao.