Các bệnh lý túi mật lành tính, đặc biệt là u cơ tuyến (adenomyomatosis) và polyp túi mật, ngày càng được phát hiện thường xuyên hơn nhờ sự phổ biến của các phương tiện chẩn đoán hình ảnh như siêu âm ổ bụng. Mặc dù phần lớn các tổn thương này không gây triệu chứng và có bản chất lành tính, việc xác định đúng thời điểm cần can thiệp phẫu thuật là vô cùng quan trọng để ngăn ngừa nguy cơ tiến triển thành ung thư túi mật – một loại bệnh lý ác tính có tiên lượng rất xấu.
TỔNG QUAN
U cơ tuyến túi mật (Adenomyomatosis – ADM) là một tình trạng tăng sản lành tính đặc trưng bởi sự dày lên của lớp niêm mạc và lớp cơ của thành túi mật. Đặc điểm bệnh lý quan trọng nhất của u cơ tuyến là sự hình thành các xoang Rokitansky-Aschoff – đây là các túi thừa của niêm mạc ăn sâu vào lớp cơ thành túi mật. U cơ tuyến hiện diện trong khoảng 8% đến 10% các bệnh phẩm sau phẫu thuật cắt túi mật và thường liên quan đến tình trạng viêm mãn tính.
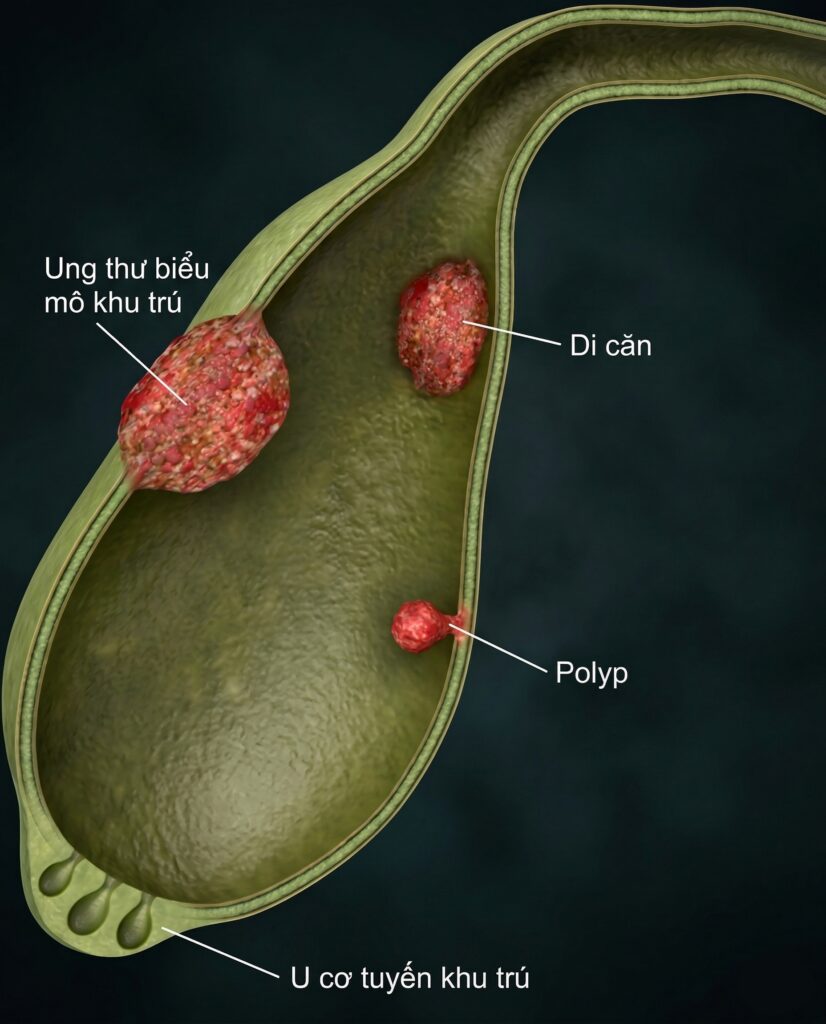
Polyp túi mật là thuật ngữ dùng để chỉ bất kỳ tổn thương nào nhô ra từ niêm mạc túi mật vào lòng túi mật. Polyp túi mật được tìm thấy trong khoảng 3% đến 7% các cuộc siêu âm ổ bụng và 2% đến 12% các ca phẫu thuật cắt túi mật. Chúng được chia thành hai nhóm chính:
- Polyp không tân sinh: Phổ biến nhất là polyp cholesterol (chiếm 50% – 80%), polyp viêm và polyp xơ.
- Polyp tân sinh: Điển hình là các u tuyến (adenomas), có tiềm năng chuyển hóa thành ung thư biểu mô.
NGUYÊN NHÂN VÀ YẾU TỐ NGUY CƠ
Nguyên nhân chính xác gây ra u cơ tuyến và polyp túi mật vẫn còn là đối tượng nghiên cứu, nhưng các tài liệu đã chỉ ra một số yếu tố liên quan chặt chẽ:
Đối với u cơ tuyến : Tình trạng này được cho là kết quả của sự tăng áp lực trong lòng túi mật kết hợp với viêm mãn tính. Sự tăng sinh quá mức của tế bào biểu mô và cơ trơn dẫn đến việc niêm mạc bị đẩy sâu vào thành túi mật tạo thành các hang hốc (xoang Rokitansky-Aschoff).
Đối với polyp túi mật:
- Polyp cholesterol: Hình thành do sự lắng đọng bất thường của các đại thực bào chứa đầy lipid (tế bào bọt) dưới lớp niêm mạc túi mật. Chúng thường liên quan đến sự bão hòa cholesterol trong dịch mật nhưng không nhất thiết liên quan đến nồng độ cholesterol trong máu.
- Polyp tân sinh (U tuyến): Có nguồn gốc từ biểu mô túi mật và thường liên quan đến tình trạng sỏi mật mãn tính.
- Yếu tố nhân khẩu học: Phụ nữ ở độ tuổi 40-50 có tỷ lệ phát hiện polyp túi mật cao hơn. Các yếu tố như béo phì cũng được xem là những yếu tố nguy cơ gián tiếp thông qua việc làm tăng khả năng hình thành sỏi mật.

TRIỆU CHỨNG
Hầu hết u cơ tuyến và polyp túi mật đều không gây ra triệu chứng lâm sàng và được phát hiện tình cờ. Tuy nhiên, triệu chứng có thể xuất hiện trong một số trường hợp cụ thể:
Triệu chứng lâm sàng:
- Cơn đau quặn mật: Xuất hiện khi các tổn thương polyp lớn hoặc u cơ tuyến nằm ở vị trí cổ túi mật gây cản trở dòng chảy của dịch mật.
- Viêm túi mật: Các tổn thương u cơ tuyến có thể đi kèm với sỏi mật, dẫn đến các đợt viêm túi mật cấp hoặc mãn tính với triệu chứng đau hạ sườn phải, buồn nôn và nôn.
Nguy cơ hóa ác (Chuyển dạng ung thư): Đây là mối quan tâm hàng đầu của các bác sĩ lâm sàng khi quản lý các bệnh lý này.
- U cơ tuyến: Bản thân u cơ tuyến được coi là một tổn thương lành tính và không phải là tiền thân trực tiếp của ung thư. Tuy nhiên, u cơ tuyến dạng phân thùy (segmental type) có mối liên quan đáng kể với ung thư túi mật vì nó thường gây ra tình trạng ứ đọng mật và viêm mãn tính nặng nề, tạo điều kiện cho ung thư biểu mô phát triển trong túi mật bị ảnh hưởng.
- Polyp túi mật: Polyp cholesterol hoàn toàn không có tiềm năng ác tính. Ngược lại, các u tuyến (adenomas) có thể tiến triển thành ung thư biểu mô tuyến thông qua chuỗi biến đổi “u tuyến – ung thư”.
Các yếu tố làm tăng nguy cơ ác tính bao gồm:
- Kích thước: Đây là chỉ số đáng tin cậy nhất. Các polyp có kích thước > 10mm có nguy cơ ác tính cao (90% bệnh nhân ung thư túi mật có tổn thương ban đầu > 10mm). Các polyp > 18-20mm thường là ung thư xâm lấn.
- Tuổi tác: Bệnh nhân trên 50-60 tuổi có nguy cơ cao hơn.
- Sỏi mật đi kèm: Sự hiện diện của sỏi mật làm tăng kích ứng niêm mạc túi mật.
- Viêm đường mật xơ hóa nguyên phát (PSC): Những bệnh nhân mắc PSC có nguy cơ ác tính rất cao ngay cả với các polyp nhỏ.
- Hình thái: Polyp không cuống (sessile) hoặc thành túi mật dày khu trú tại vị trí chân polyp là những dấu hiệu nghi ngờ.
CHẨN ĐOÁN
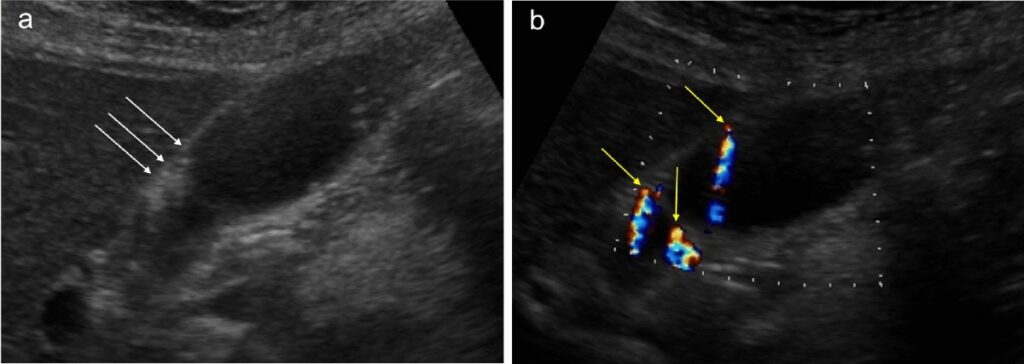
Siêu âm ổ bụng (Ultrasound) là phương pháp chẩn đoán hàng đầu nhờ tính chính xác cao, không xâm lấn và chi phí thấp.
- U cơ tuyến: Trên siêu âm, u cơ tuyến điển hình với hình ảnh thành túi mật dày lên khu trú hoặc lan tỏa, kèm theo “dấu hiệu đuôi sao chổi” (comet-tail artifact) – kết quả của sự vang âm từ các tinh thể cholesterol kẹt trong các xoang Rokitansky-Aschoff.
- Polyp: Polyp xuất hiện dưới dạng các khối tăng âm nhô vào lòng túi mật, không di động khi thay đổi tư thế bệnh nhân và không có bóng lưng (giúp phân biệt với sỏi mật).
Các phương tiện chẩn đoán bổ trợ:
- Siêu âm nội soi (EUS): Có độ nhạy cao hơn siêu âm thông thường trong việc phân biệt giữa polyp cholesterol và u tuyến. EUS cũng giúp đánh giá sự xâm lấn của tổn thương vào các lớp của thành túi mật.
- Siêu âm có cản quang (CEUS): Giúp đánh giá đặc điểm tưới máu của khối u. Các tổn thương ác tính thường cho thấy sự phá hủy cấu trúc thành túi mật lân cận và có mạch máu nuôi dưỡng không đều.
- Chụp cộng hưởng từ (MRI/MRCP): Hữu ích trong việc đặc trưng hóa các tổn thương ADM nhờ khả năng hiển thị các xoang Rokitansky-Aschoff dưới dạng các ổ tăng tín hiệu trên chuỗi xung T2 (dấu hiệu chuỗi ngọc). MRI cũng giúp phân biệt ADM phân thùy với ung thư túi mật dạng thâm nhiễm thành.
- Chụp cắt lớp vi tính (CT Scan): Ít có giá trị trong việc phát hiện polyp nhỏ nhưng rất quan trọng để đánh giá mức độ xâm lấn và di căn nếu nghi ngờ ung thư.
CÁC PHƯƠNG PHÁP ĐIỀU TRỊ
Quyết định điều trị dựa trên việc cân bằng giữa nguy cơ phẫu thuật và nguy cơ bỏ sót ung thư túi mật.
Theo dõi định kỳ: Được áp dụng cho các trường hợp nguy cơ thấp:
- Polyp không triệu chứng và kích thước < 10mm (thường là polyp cholesterol).
- Khoảng cách theo dõi: Siêu âm lại sau 6-12 tháng, nếu kích thước ổn định có thể kéo dài khoảng cách theo dõi.
Can thiệp phẫu thuật (Cắt túi mật): Phẫu thuật cắt túi mật nội soi là tiêu chuẩn vàng. Chỉ định can thiệp bao gồm:
- Polyp từ 10mm: Tất cả các polyp ở kích thước này nên được cắt bỏ do nguy cơ ác tính cao.
- Polyp có triệu chứng: Bất kể kích thước, nếu polyp gây đau quặn mật hoặc viêm túi mật thì cần phẫu thuật.
- Bệnh nhân mắc viêm đường mật xơ hóa nguyên phát: Khuyến cáo phẫu thuật cho bất kỳ polyp túi mật nào phát hiện được ở nhóm này, đôi khi ngưỡng kích thước được cân nhắc là > 8mm tùy theo hướng dẫn.
- U cơ tuyến có triệu chứng: Khi bệnh nhân bị đau hoặc có sỏi mật đi kèm.
- Nghi ngờ ác tính trên hình ảnh: Thành túi mật dày không đều, polyp có chân rộng hoặc có bằng chứng xâm lấn thành túi mật.
- U cơ tuyến dạng phân thùy: Thường được cân nhắc phẫu thuật do khó phân biệt với ung thư trên hình ảnh và nguy cơ liên quan đến viêm mãn tính khu trú.
LỜI KHUYÊN TỪ CHUYÊN GIA
Dựa trên các hướng dẫn lâm sàng hiện đại (như của NCCN và SAGES), các chuyên gia đưa ra các lời khuyên quan trọng sau:
- Không nên chủ quan với sự thay đổi kích thước: Một polyp tăng kích thước nhanh chóng (ví dụ > 2mm trong thời gian ngắn) là dấu hiệu cần can thiệp phẫu thuật ngay.
- Tránh sinh thiết qua da: Tuyệt đối không thực hiện sinh thiết kim qua thành bụng đối với các tổn thương túi mật vì nguy cơ gieo rắc tế bào ung thư vào phúc mạc và dọc theo đường kim, làm mất cơ hội chữa khỏi nếu đó thực sự là ung thư.
- Phẫu thuật tại trung tâm chuyên sâu: Nếu hình ảnh siêu âm gợi ý ung thư (ví dụ tổn thương xâm lấn gan), bệnh nhân nên được chuyển đến các trung tâm gan mật chuyên sâu để thực hiện phẫu thuật triệt căn (cắt túi mật kèm cắt phân thùy gan IVb và V, nạo vét hạch) ngay từ đầu, thay vì chỉ cắt túi mật đơn thuần.
- Quản lý lối sống: Duy trì cân nặng hợp lý và chế độ ăn ít chất béo có thể giúp giảm nguy cơ hình thành thêm polyp cholesterol và sỏi mật, từ đó giảm các triệu chứng liên quan.