Nang ống mật chủ (Bile duct cysts/Choledochal cysts) đại diện cho một loại bệnh lý hiếm gặp của hệ thống đường mật, đặc trưng bởi sự giãn thành nang của các ống mật trong hoặc ngoài gan. Mặc dù thuật ngữ “nang ống mật chủ” thường xuyên được sử dụng, nhưng tên gọi “nang đường mật” được coi là chính xác hơn về mặt ngữ nghĩa vì sự giãn nở có thể xảy ra ở bất kỳ vị trí nào trong hệ thống dẫn mật, không chỉ giới hạn ở ống mật chủ. Đây là một tình trạng phức tạp, mang lại nhiều thách thức cho cả chẩn đoán và điều trị, đặc biệt là do nguy cơ tiến triển thành ung thư rất cao nếu không được xử lý triệt để
TỔNG QUAN
Nang ống mật chủ được báo cáo lần đầu tiên bởi Vater và Ezler vào năm 1723. Bệnh lý này chủ yếu được coi là một vấn đề phẫu thuật nhi khoa, với khoảng 25% trường hợp được phát hiện trong năm đầu đời và từ 35% đến 55% được chẩn đoán trước 10 tuổi. Tuy nhiên, khoảng 25% bệnh nhân chỉ bắt đầu xuất hiện triệu chứng hoặc được chẩn đoán khi đã ở tuổi trưởng thành. Ở người lớn, bệnh thường đi kèm với các triệu chứng cấp tính hơn và tỷ lệ mắc các bệnh lý gan mật phối hợp cao hơn so với trẻ em.
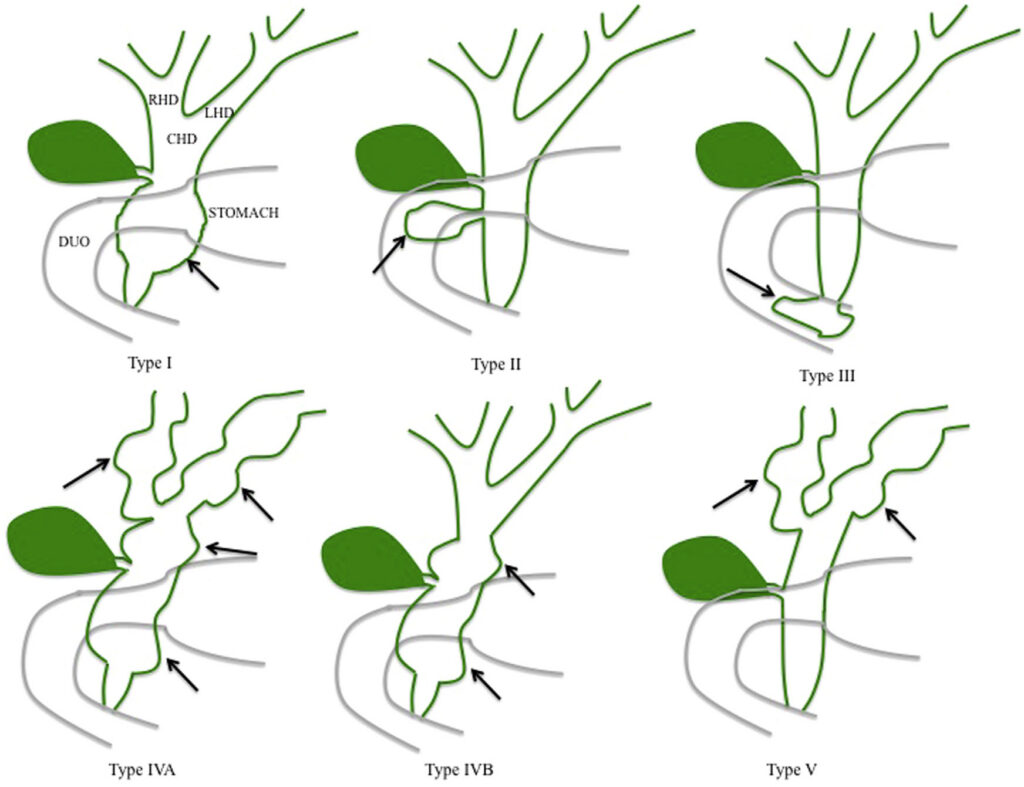
Để chuẩn hóa việc mô tả và điều trị, hệ thống phân loại của Todani (1977) là bảng phân loại được sử dụng rộng rãi nhất hiện nay, chia nang đường mật thành 5 loại chính dựa trên vị trí giải phẫu và hình thái tổn thương:
- Loại I: Là loại phổ biến nhất, chiếm từ 50% đến 90% các trường hợp, bao gồm sự giãn hình thoi hoặc hình túi của ống mật chủ và ống gan chung, trong khi các ống mật trong gan vẫn bình thường. Loại này còn được chia nhỏ thành IA (giãn toàn bộ ống mật ngoài gan), IB (giãn phân đoạn) và IC (giãn hình thoi lan tỏa).
- Loại II: Là túi thừa khu trú mọc ra từ thành của hệ thống ống mật ngoài gan, chiếm khoảng 2% đến 3% trường hợp.
- Loại III (Choledochocele): Giãn phần ống mật nằm trong thành tá tràng, chiếm khoảng 1% đến 6%. Loại này thường liên quan đến viêm tụy hơn là các triệu chứng đường mật điển hình.
- Loại IV: Chiếm từ 15% đến 35%, bao gồm nhiều nang giãn. Loại IVa là loại phổ biến thứ hai sau loại I, bao gồm giãn cả ống mật trong và ngoài gan. Loại IVb chỉ bao gồm nhiều nang giãn ở đường mật ngoài gan.
- Loại V (Bệnh Caroli): Đặc trưng bởi một hoặc nhiều nang giãn hình túi hoặc hình thoi của các ống mật trong gan mà không có sự tắc nghẽn hay tổn thương ống mật ngoài gan. Khi đi kèm với xơ gan bẩm sinh, tình trạng này được gọi là Hội chứng Caroli.
Về mặt dịch tễ học, nang ống mật chủ có sự ưu thế rõ rệt ở nữ giới, với tỷ lệ nữ/nam là từ 3:1 đến 4:1. Đáng chú ý, tỷ lệ mắc bệnh cao hơn rất nhiều ở các quần thể người Châu Á, đặc biệt là Nhật Bản, nơi chiếm từ một nửa đến hai phần ba số ca được báo cáo trên toàn thế giới
NGUYÊN NHÂN VÀ YẾU TỐ NGUY CƠ
Mặc dù có nhiều giả thuyết được đưa ra, nguyên nhân chính xác của nang ống mật chủ vẫn chưa được làm sáng tỏ hoàn toàn, và có khả năng đây là kết quả của sự kết hợp giữa các yếu tố di truyền và môi trường.
Thuyết “Kênh chung” (Babbitt’s theory): Đây là giả thuyết được chấp nhận rộng rãi nhất, cho rằng sự giãn nang là do sự bất thường về chỗ nối giữa ống mật và ống tụy (Anomalous Pancreaticobiliary Junction – APBJ). Trong tình trạng bình thường, hai ống này gặp nhau bên trong thành tá tràng và được kiểm soát bởi cơ vòng Oddi. Tuy nhiên, ở bệnh nhân có nang ống mật chủ, chỗ nối này nằm ngoài thành tá tràng, tạo thành một kênh chung dài (thường > 8 mm). Vì áp lực bài tiết của tụy cao hơn áp lực của mật, dịch tụy sẽ trào ngược vào đường mật. Các enzyme tụy bị kích hoạt gây viêm mãn tính, làm yếu thành ống mật, dẫn đến giãn và hình thành nang. Sự trào ngược này cũng được cho là nguyên nhân dẫn đến loạn sản niêm mạc và biến đổi ác tính. APBJ hiện diện trong khoảng 50% đến 80% bệnh nhân nang ống mật chủ.
Các yếu tố nguyên nhân khác:
- Sự tăng sinh biểu mô: Nang có thể hình thành do sự tăng sinh quá mức của tế bào biểu mô đường mật trong giai đoạn phôi thai, dẫn đến sự giãn nở sau đó.
- Nhiễm virus: Nhiễm virus ở bào thai (như Reovirus loại 3 hoặc Cytomegalovirus) đã được nghi ngờ có vai trò gây viêm và hủy hoại đường mật, dẫn đến hình thành nang hoặc teo đường mật.
- Sự thiếu hụt tế bào hạch: Tương tự như bệnh Hirschsprung ở đại tràng, sự thiếu hụt các tế bào hạch thần kinh ở đoạn cuối ống mật chủ có thể gây hẹp chức năng và giãn nang phía trên.
- Yếu tố di truyền: Các báo cáo về nang đường mật ở anh chị em ruột hoặc các cặp song sinh cùng trứng ủng hộ vai trò của di truyền, đặc biệt là sự liên quan với các gen gây bệnh thận đa nang.
TRIỆU CHỨNG
Biểu hiện lâm sàng của nang ống mật chủ rất đa dạng, tùy thuộc vào độ tuổi và các biến chứng đi kèm.
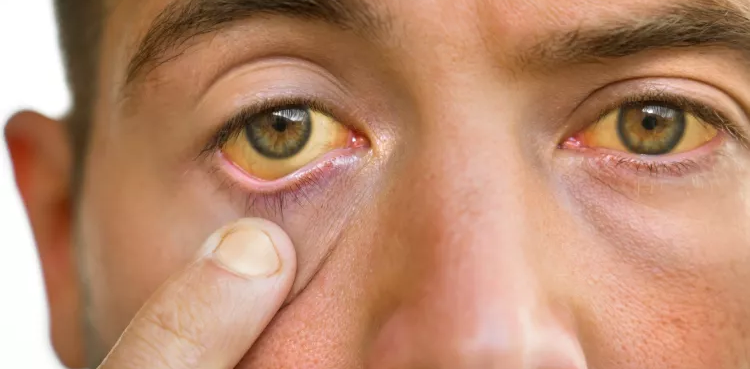
Triệu chứng lâm sàng: Ở trẻ em, bệnh thường biểu hiện bằng “tam chứng cổ điển” bao gồm: đau bụng, vàng da và khối u có thể sờ thấy ở vùng hạ sườn phải. Tuy nhiên, tam chứng này chỉ xuất hiện đầy đủ ở khoảng 25% người lớn, trong khi ở trẻ em tỷ lệ này lên tới 85%. Ở người trưởng thành, các triệu chứng thường mơ hồ và không đặc hiệu như đau bụng âm ỉ, sốt nhẹ hoặc buồn nôn, khiến bệnh dễ bị nhầm lẫn với sỏi mật thông thường.
Biến chứng không ác tính: Sự ứ đọng mật và viêm mãn tính dẫn đến nhiều biến chứng nghiêm trọng bao gồm:
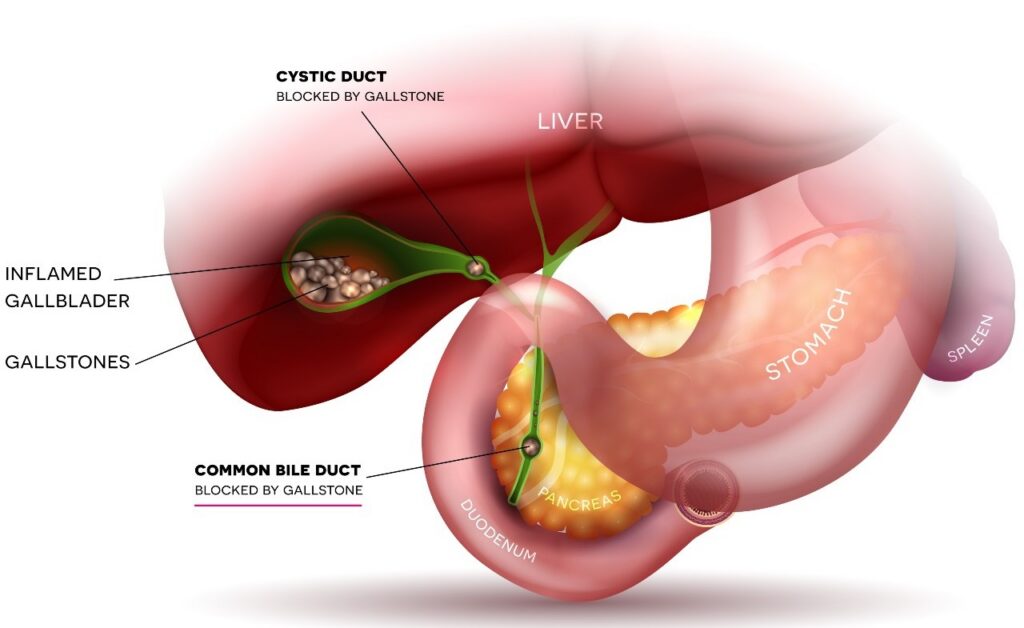
- Sỏi đường mật: Hình thành sỏi bên trong nang hoặc trong gan do mật bị ứ trệ (chiếm khoảng 12% – 17% người lớn).
- Viêm đường mật: Các đợt nhiễm trùng tái phát gây sốt và rét run.
- Viêm tụy: Xảy ra ở khoảng 30% bệnh nhân do sỏi hoặc nút protein gây tắc nghẽn chỗ nối mật – tụy.
- Sơ gan và tăng áp lực tĩnh mạc cửa: Kết quả của tình trạng tắc mật kéo dài và viêm nhiễm, dẫn đến suy gan giai đoạn muộn.
- Thủng nang: Gây viêm phúc mạc mật cấp tính, thường gặp ở trẻ em hơn người lớn.
Nguy cơ hóa ác (Ung thư hóa): Đây là mối nguy hại lớn nhất của nang ống mật chủ. Tỷ lệ ung thư hóa dao động từ 10% đến 30% và nguy cơ này tăng dần theo độ tuổi. Ở trẻ em dưới 10 tuổi, tỷ lệ ung thư là dưới 1%, nhưng có thể lên tới 38% ở bệnh nhân trên 60 tuổi. Loại ung thư phổ biến nhất là ung thư đường mật (Cholangiocarcinoma), chiếm hơn 70% các trường hợp ác tính liên quan đến nang. Ung thư túi mật là loại phổ biến thứ hai, chiếm khoảng 20%. Cơ chế gây ung thư được cho là do sự hiện diện của các chất gây ung thư nội sinh như acid mật thứ cấp (acid deoxycholic) sinh ra do mật bị ứ đọng và nhiễm khuẩn mãn tính. Ngay cả sau khi đã phẫu thuật cắt nang, bệnh nhân vẫn có nguy cơ ung thư đường mật ở các phần còn lại của hệ thống mật trong gan, với tỷ lệ khoảng 0,7% đến 6%.
CHẨN ĐOÁN
Việc chẩn đoán chính xác nang ống mật chủ đòi hỏi sự kết hợp giữa các phương tiện chẩn đoán hình ảnh hiện đại để đánh giá kích thước nang, mức độ lan rộng và các bất thường bẩm sinh kèm theo.
- Siêu âm bụng: Là phương pháp sàng lọc đầu tay với độ chính xác từ 71% đến 97%. Siêu âm cho thấy hình ảnh túi dịch giãn ở đường mật và có thể phát hiện sỏi bên trong. Tuy nhiên, siêu âm bị hạn chế trong việc đánh giá phần cuối ống mật chủ do bị che lấp bởi hơi ruột.
- Chụp cộng hưởng từ dựng hình đường mật (MRCP): Hiện được coi là “tiêu chuẩn vàng” trong chẩn đoán và lập kế hoạch phẫu thuật. MRCP cung cấp hình ảnh 3D chi tiết về toàn bộ hệ thống đường mật, giúp xác định loại nang, đánh giá tình trạng APBJ và phát hiện các khối u đường mật phối hợp một cách không xâm lấn.
- Chụp cắt lớp vi tính (CT Scan): Hữu ích trong việc phát hiện nang tình cờ và đánh giá các biến chứng như thủng nang hoặc sự xâm lấn của ung thư vào các cơ quan lân cận.
- Nội soi mật tụy ngược dòng (ERCP): Là công cụ quan trọng nhờ khả năng can thiệp. ERCP giúp xác định rõ chỗ nối mật tụy bất thường và cho phép lấy mẫu bệnh phẩm (chải niêm mạc hoặc sinh thiết) nếu nghi ngờ ung thư. Đối với loại III, ERCP là lựa chọn điều trị chính thông qua thủ thuật cắt cơ vòng.
- Siêu âm nội soi (EUS): Có ưu thế hơn siêu âm thông thường trong việc phát hiện các nang nhỏ ở đoạn cuối ống mật chủ và đánh giá các hạch vùng nếu có nghi ngờ ác tính
CÁC PHƯƠNG PHÁP ĐIỀU TRỊ
Mục tiêu chính của điều trị là loại bỏ hoàn toàn nang để phòng ngừa biến chứng viêm nhiễm và ung thư hóa, đồng thời tái lập lưu thông mật – ruột hiệu quả.
Nguyên tắc phẫu thuật: Dẫn lưu đơn thuần (nối nang với ruột) không còn được khuyến khích vì tỷ lệ biến chứng và ung thư hóa sau mổ rất cao (lên tới 18-30%). Phẫu thuật chuẩn hiện nay bao gồm cắt bỏ toàn bộ nang và túi mật, sau đó phục hồi lưu thông đường mật.
Điều trị theo từng loại nang:
- Loại I và IV: Phẫu thuật lựa chọn là cắt bỏ nang từ sát vùng hội lưu các ống mật gan đến sát chỗ nối với ống tụy, sau đó thực hiện nối mật – ruột kiểu Roux-en-Y (nối ống gan chung với một quai hổng tràng). Đối với loại IVa, nếu phần giãn trong gan khu trú ở một thùy (thường là thùy trái), có thể cân nhắc cắt gan bán phần phối hợp.
- Loại II: Thường chỉ cần phẫu thuật cắt bỏ túi thừa nang và khâu tạo hình lại ống mật chủ.
- Loại III: Tùy thuộc vào kích thước. Các nang nhỏ (< 3 cm) có thể điều trị bảo tồn bằng cắt cơ vòng qua nội soi. Các nang lớn hơn hoặc có triệu chứng dai dẳng có thể cần phẫu thuật cắt bỏ qua đường tá tràng.
- Loại V (Caroli): Nếu tổn thương khu trú ở một thùy gan, phẫu thuật cắt gan bán phần là lựa chọn điều trị triệt để. Nếu tổn thương lan tỏa cả hai thùy gan dẫn đến suy gan hoặc viêm đường mật tái phát không kiểm soát, ghép gan là giải pháp cuối cùng mang lại tiên lượng sống sót tốt.
Tiến bộ trong phẫu thuật xâm lấn tối thiểu: Phẫu thuật cắt nang ống mật chủ nội soi hiện đang ngày càng phổ biến. Ưu điểm của nội soi bao gồm giảm đau sau mổ, thẩm mỹ tốt và thời gian hồi phục nhanh. Khả năng phóng đại của camera nội soi giúp phẫu thuật viên bóc tách chính xác phần nang nằm sâu trong nhu mô tụy và thực hiện các mũi khâu nối mật ruột tỉ mỉ hơn.
LỜI KHUYÊN TỪ CHUYÊN GIA
Dựa trên kinh nghiệm từ các trung tâm gan mật lớn, các chuyên gia nhấn mạnh những điểm quan trọng sau để tối ưu hóa kết quả điều trị:
- Phẫu thuật sớm là chìa khóa: Ngay cả khi nang không gây triệu chứng, việc cắt bỏ nang dự phòng vẫn được khuyến cáo vì nguy cơ ung thư tăng vọt theo tuổi tác và sự hủy hoại nhu mô gan do ứ mật là không đảo ngược.
- Không bao giờ sinh thiết qua da: Nếu nghi ngờ ung thư hóa trong nang, tuyệt đối không thực hiện chọc hút kim nhỏ qua thành bụng vì nguy cơ gieo rắc tế bào ung thư vào phúc mạc.
- Tầm soát lâu dài sau mổ: Bệnh nhân sau phẫu thuật cắt nang cần được theo dõi định kỳ ít nhất một lần mỗi năm bằng xét nghiệm chức năng gan và siêu âm. Nguy cơ ung thư đường mật vẫn tồn tại ngay cả sau khi đã cắt bỏ nang hoàn toàn, đặc biệt là ở những bệnh nhân được phẫu thuật khi đã lớn tuổi.
- Phối hợp đa chuyên khoa: Việc điều trị nang đường mật, đặc biệt là các loại phức tạp như IVa và V, cần được thực hiện tại các bệnh viện chuyên sâu với sự phối hợp giữa phẫu thuật viên gan mật, bác sĩ nội soi và bác sĩ chẩn đoán hình ảnh can thiệp.
- Quản lý lối sống: Sau khi nối mật ruột, bệnh nhân cần tránh các thói quen gây hại cho gan như uống rượu bia hoặc sử dụng thuốc bừa bãi, đồng thời cần duy trì chế độ ăn chín uống sôi để phòng ngừa nhiễm trùng đường mật ngược dòng từ ruột.
Tóm lại, nang ống mật chủ là một dị tật bẩm sinh mang nhiều tiềm năng nguy hiểm. Việc nhận diện sớm qua các phương tiện hình ảnh như MRCP và thực hiện phẫu thuật cắt bỏ nang triệt căn là phương pháp duy nhất để bảo vệ bệnh nhân khỏi các biến chứng đe dọa tính mạng và nguy cơ ung thư đường mật trong tương lai.