TỔNG QUAN
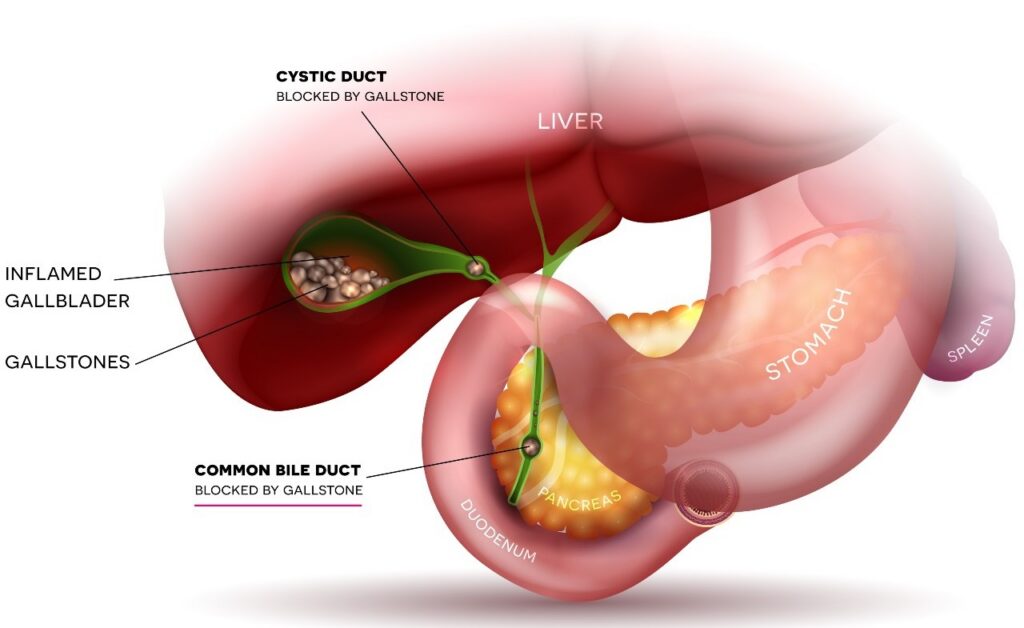
Để hiểu sỏi đường mật là gì, trước tiên chúng ta cần hình dung về hệ thống dẫn mật của cơ thể.
Gan của chúng ta mỗi ngày sản xuất ra khoảng gần 1 lít dịch mật. Dịch mật này có vai trò cực kỳ quan trọng trong việc tiêu hóa thức ăn (đặc biệt là chất béo). Sau khi được gan tạo ra, dịch mật sẽ chảy qua một hệ thống ống dẫn chằng chịt như rễ cây bên trong gan, gom lại thành các ống lớn hơn, rồi chảy vào một “đường ống chính” gọi là ống mật chủ để đi xuống ruột non.
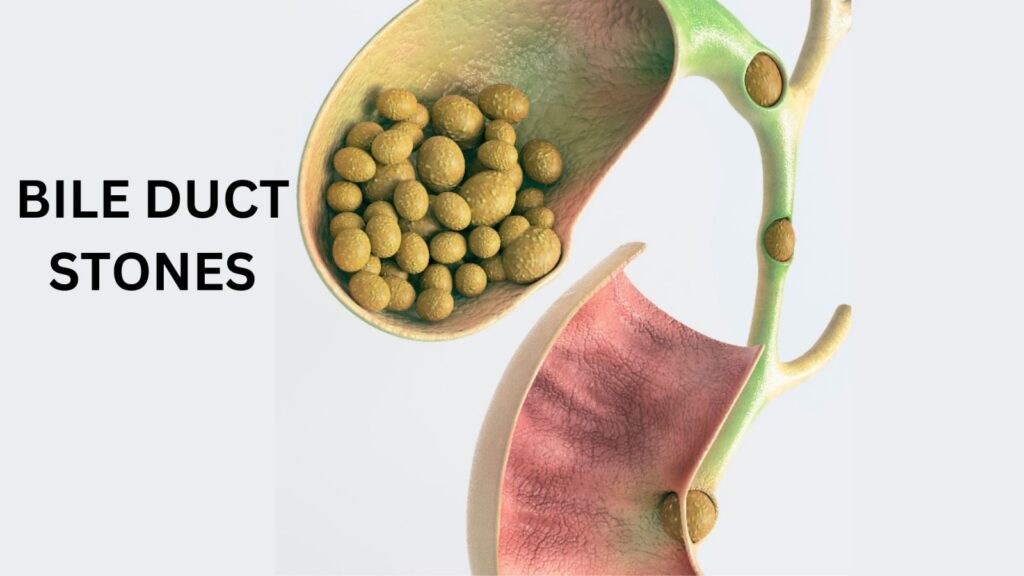
Sỏi đường mật là tình trạng xuất hiện những viên sỏi (có thể nhỏ như hạt cát hoặc lớn bằng quả chanh) nằm kẹt bên trong các ống dẫn mật này (bao gồm cả ống dẫn mật trong gan và ống mật chủ).
Tại sao sỏi đường mật lại nguy hiểm? Hãy tưởng tượng hệ thống đường mật như đường ống dẫn nước của một ngôi nhà. Túi mật chỉ là một cái “bể chứa” phụ nằm bên cạnh. Nếu có sỏi trong túi mật, nước vẫn có thể chảy qua đường ống chính. Nhưng nếu sỏi nằm ở đường mật chính, nó sẽ gây “tắc cống”. Dịch mật ứ đọng lại không thể xuống ruột, trào ngược vào máu và làm môi trường lý tưởng cho vi khuẩn sinh sôi, dẫn đến tình trạng nhiễm trùng đường mật cấp tính. Đây là một cấp cứu y khoa vô cùng nguy hiểm.
NGUYÊN NHÂN VÀ YẾU TỐ NGUY CƠ
Sỏi đường mật được chia làm hai loại chính dựa trên nguồn gốc hình thành, và nguyên nhân của chúng cũng khác nhau:
- Sỏi thứ phát (Sỏi rơi từ túi mật xuống): Đây là trường hợp sỏi ban đầu được hình thành trong túi mật (thường là sỏi cholesterol do rối loạn chuyển hóa chất béo). Sau đó, viên sỏi lọt qua cổ túi mật và rơi xuống ống mật chủ rồi kẹt lại tại đó.
- Sỏi nguyên phát (Sỏi hình thành ngay tại đường mật): Loại sỏi này rất phổ biến ở người Việt Nam nói riêng và người châu Á nói chung. Sỏi thường có màu nâu hoặc đen (sỏi sắc tố), mềm và bở như bùn. Nguyên nhân chủ yếu là do:
- Nhiễm trùng dịch mật: Vi khuẩn từ ruột đi ngược lên đường mật gây viêm nhiễm, làm kết tủa các thành phần trong dịch mật.
- Nhiễm ký sinh trùng: Một nguyên nhân kinh điển là chứng “giun chui ống mật”. Giun đũa từ ruột non chui lên đường mật, chết tại đó và xác giun hoặc trứng giun trở thành cái “nhân” để các chất cặn bã bám vào, lâu ngày tạo thành viên sỏi.
- Sự ứ đọng dịch mật: Những người bị hẹp đường mật bẩm sinh, hẹp do sẹo phẫu thuật cũ, hoặc tuổi cao làm đường mật giảm co bóp cũng dễ bị lắng đọng tạo sỏi.

TRIỆU CHỨNG
Không giống như sỏi túi mật có thể nằm im lặng nhiều năm không gây rắc rối, sỏi đường mật một khi đã gây tắc nghẽn sẽ tạo ra những triệu chứng rất rầm rộ. Trong y khoa, chúng tôi gọi đây là Tam chứng Charcot (3 dấu hiệu kinh điển), bao gồm:
- Đau bụng (Đau hạ sườn phải): Bệnh nhân đột ngột cảm thấy đau dữ dội ở vùng hạ sườn bên phải (ngay dưới bờ sườn). Cơn đau có thể lan ra sau lưng hoặc lên vai phải. Đau thường xuất hiện sau bữa ăn nhiều dầu mỡ hoặc đau về đêm, khiến người bệnh lăn lộn, không dám thở mạnh.
- Sốt và rét run: Sau khi đau vài giờ, bệnh nhân bắt đầu sốt cao (39 – 40 độ C), kèm theo những cơn rét run bần bật. Đây là dấu hiệu báo động vi khuẩn đã xâm nhập vào đường mật gây nhiễm trùng cấp tính.
- Vàng da, vàng mắt: Xuất hiện muộn hơn (thường sau đau và sốt 1-2 ngày). Do dịch mật bị tắc, chất sắc tố mật (bilirubin) tràn vào máu làm củng mạc mắt (lòng trắng) và da chuyển sang màu vàng. Bệnh nhân cũng sẽ thấy nước tiểu có màu vàng sậm như nước vối, trong khi phân lại bạc màu (trắng như cứt cò) do không có dịch mật xuống ruột.
Nếu bạn có cả 3 triệu chứng trên, cần lập tức đến ngay bệnh viện có chuyên khoa Ngoại Gan Mật. Nếu chậm trễ, bệnh có thể chuyển sang sốc nhiễm trùng, tụt huyết áp hoặc viêm tụy cấp, đe dọa trực tiếp đến tính mạng.

CHẨN ĐOÁN
Khi bạn đến bệnh viện với các triệu chứng nghi ngờ sỏi đường mật, các bác sĩ sẽ tiến hành các bước kiểm tra để xác định chính xác vị trí, kích thước sỏi và mức độ nhiễm trùng:
- Xét nghiệm máu: Giúp bác sĩ đánh giá mức độ viêm nhiễm (thông qua chỉ số bạch cầu, CRP) và mức độ tổn thương gan, tắc mật (thông qua chỉ số men gan AST, ALT và Bilirubin). Theo các tiêu chuẩn quốc tế như Tokyo Guidelines, xét nghiệm máu là yếu tố bắt buộc để phân loại độ nặng của nhiễm trùng.
- Siêu âm ổ bụng: Đây là phương pháp đầu tiên, nhanh chóng, không gây đau đớn và rất an toàn. Siêu âm giúp bác sĩ nhìn thấy ống mật có bị giãn to hay không và phát hiện được hầu hết các viên sỏi lớn.
- Chụp cắt lớp vi tính (CT Scan) hoặc Chụp cộng hưởng từ (MRI/MRCP): Trong những trường hợp sỏi nhỏ, sỏi nằm sâu trong gan, hoặc khi siêu âm bị che khuất bởi hơi trong ruột, chụp CT hoặc MRI (đặc biệt là dựng hình cây đường mật MRCP) là “tiêu chuẩn vàng”. Phương pháp này cung cấp một bản đồ 3D sắc nét toàn bộ hệ thống đường mật, giúp bác sĩ phẫu thuật lên kế hoạch can thiệp chi tiết.
CÁC PHƯƠNG PHÁP ĐIỀU TRỊ
Nguyên tắc tối thượng trong điều trị sỏi đường mật (đặc biệt khi có biến chứng nhiễm trùng) là: phải lấy được sỏi ra ngoài và khơi thông dòng chảy của dịch mật càng sớm càng tốt. Không có loại thuốc uống nào có thể làm tan sỏi đường mật một cách nhanh chóng khi ống mật đã bị tắc nghẽn. Tùy vào tình trạng sức khỏe của bạn, kích thước và vị trí của sỏi, bác sĩ sẽ lựa chọn một trong các phương pháp sau:
- Điều trị nội khoa (dùng thuốc): Thuốc không giúp làm mất viên sỏi, nhưng là bước đệm sinh tử. Bệnh nhân sẽ được truyền dịch, nhịn ăn và sử dụng kháng sinh liều cao đường tĩnh mạch để tiêu diệt vi khuẩn, kiểm soát tình trạng nhiễm trùng trước và sau khi can thiệp lấy sỏi.
- Nội soi mật tụy ngược dòng (ERCP – Lấy sỏi qua đường miệng): Đây là một trong những thành tựu tuyệt vời nhất của y học hiện đại. ERCP là phương pháp can thiệp ít xâm lấn (không cần mổ hở hay mổ nội soi qua thành bụng).
- Cách thực hiện: Bác sĩ đưa một ống nội soi mềm qua miệng, đi qua dạ dày, xuống tá tràng (phần đầu ruột non) để tìm đến “cửa ngõ” của đường mật (gọi là nhú Vater). Bác sĩ sẽ rạch rộng cửa ngõ này một chút, đưa dụng cụ (rọ lưới hoặc bóng rốn) vào trong ống mật chủ để tóm viên sỏi và kéo ra ngoài theo đường tiêu hóa tự nhiên.
- Ưu điểm: Không có vết mổ ở bụng, thời gian phục hồi rất nhanh, bệnh nhân có thể xuất viện sau 1-2 ngày.
- Phẫu thuật nội soi hoặc mổ mở mở ống mật chủ lấy sỏi: Nếu sỏi quá lớn (không thể kéo qua đường nội soi ERCP), sỏi quá nhiều, hoặc đường ruột của bệnh nhân bị biến đổi cấu trúc, bác sĩ sẽ chỉ định phẫu thuật nội soi/mổ hở
- Cách thực hiện: Bác sĩ sẽ tạo 3-4 vết cắt rất nhỏ (0.5 – 1 cm) trên bụng, đưa camera và dụng cụ phẫu thuật vào trong. Bác sĩ sẽ trực tiếp bộc lộ ống mật, rạch một đường nhỏ trên ống mật để gắp sỏi ra. Sau đó, đường mật sẽ được khâu lại. Thường bác sĩ sẽ đặt một ống dẫn lưu nhỏ (ống dẫn lưu Kehr) xuyên từ đường mật ra ngoài da để theo dõi trong một vài tuần. Sau đó nếu còn sỏi thì có thể soi đường mật lấy sỏi qua đường hầm kehr.
- Ưu điểm: Giải quyết triệt để sỏi lớn, sỏi phức tạp; vết mổ nhỏ, ít đau và nhanh hồi phục hơn so với mổ hở truyền thống.
- Dẫn lưu đường mật xuyên gan qua da (PTBD): Áp dụng cho những bệnh nhân rất yếu, tuổi cao, hoặc nhiễm trùng quá nặng chưa thể chịu đựng được cuộc phẫu thuật hoặc ERCP. Bác sĩ sẽ dùng một cây kim nhỏ chọc xuyên qua da vùng mạng sườn phải, đi xuyên qua gan vào thẳng ống mật bị tắc, sau đó luồn một ống nhựa vào để hút dịch mật mủ ra ngoài. Khi cơ thể bệnh nhân hồi phục, hết nhiễm trùng, bác sĩ mới tiến hành tán sỏi hoặc lấy sỏi ở thì thứ hai.
KHI NÀO CẦN GẶP BÁC SĨ?
Sỏi đường mật là một bệnh lý phức tạp, diễn biến khó lường. Tuy nhiên, với sự phát triển của các kỹ thuật chẩn đoán hình ảnh và phẫu thuật ít xâm lấn, tỷ lệ điều trị thành công hiện nay là rất cao.
Để phòng ngừa bệnh, bạn nên duy trì chế độ ăn uống hợp vệ sinh (ăn chín uống sôi) để tránh nhiễm ký sinh trùng đường ruột, tẩy giun định kỳ 6 tháng/lần, và hạn chế ăn quá nhiều chất béo động vật. Quan trọng nhất, nếu có các cơn đau vùng hạ sườn phải, hãy đến ngay các cơ sở y tế chuyên khoa ngoại tiêu hóa – gan mật tuyến cuối để được các bác sĩ thăm khám và có chiến lược can thiệp kịp thời nhất.